Demencja to zespół objawów organicznych, a nie choroba psychiczna poznaj kluczowe różnice
- Demencja (otępienie) nie jest chorobą psychiczną, lecz zespołem objawów spowodowanych organicznym uszkodzeniem mózgu.
- Choroby psychiczne mają podłoże funkcjonalne (zaburzenia neuroprzekaźników), natomiast demencja wynika z fizycznej degeneracji lub uszkodzenia neuronów.
- Wiodące objawy demencji to postępujące zaburzenia poznawcze (pamięć, myślenie), choć często towarzyszą im objawy psychiczne.
- Medyczne klasyfikacje (ICD-10, ICD-11) jednoznacznie umieszczają demencję w kategoriach zaburzeń organicznych lub neurorozwojowych, oddzielając ją od chorób psychicznych.

Demencja a choroba psychiczna: kluczowe różnice
Pytanie o klasyfikację demencji jako choroby psychicznej jest w Polsce niezwykle powszechne i, co muszę przyznać, zrozumiałe. Wynika to przede wszystkim z faktu, że w przebiegu otępienia często pojawiają się objawy, które na pierwszy rzut oka mogą przypominać zaburzenia psychiczne zmiany nastroju, urojenia, a nawet agresja. Brak powszechnej wiedzy na ten temat sprawia, że wiele osób, zarówno pacjentów, jak i ich rodzin, boryka się z błędnymi przekonaniami i stygmatyzacją.Z medycznego punktu widzenia, demencja, czyli otępienie, to nie choroba psychiczna. Jest to zespół objawów o charakterze organicznym, co oznacza, że ma swoje źródło w fizycznym uszkodzeniu lub degeneracji mózgu. Mówimy o niej jako o zaburzeniu neurokognitywnym, które prowadzi do postępującego upośledzenia funkcji poznawczych. To kluczowa różnica, którą zawsze staram się podkreślać.
Skąd bierze się demencja i dlaczego to nie choroba psychiczna
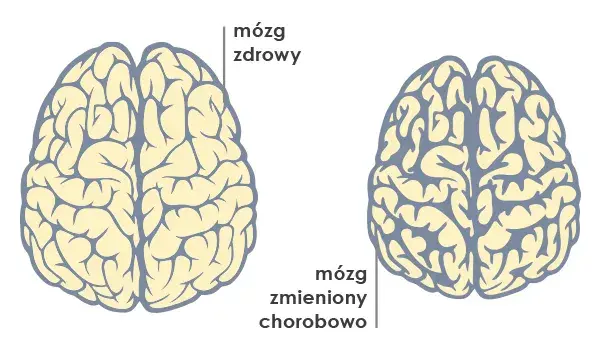
Demencja jest wynikiem postępującego, fizycznego uszkodzenia mózgu. W chorobie Alzheimera, która jest najczęstszą przyczyną otępienia, dochodzi do obumierania neuronów i gromadzenia się nieprawidłowych białek. W otępieniu naczyniopochodnym problemem są uszkodzenia naczyń krwionośnych mózgu, prowadzące do niedotlenienia i martwicy tkanki nerwowej. To są konkretne, mierzalne zmiany strukturalne, które możemy zaobserwować, na przykład, w badaniach obrazowych.
Z kolei choroby psychiczne, takie jak depresja, choroba afektywna dwubiegunowa czy schizofrenia, mają podłoże głównie w zaburzeniach funkcjonowania neuroprzekaźników i obwodów neuronalnych. Choć ich mechanizmy są złożone i wciąż intensywnie badane, nie obserwujemy w nich strukturalnej degeneracji mózgu w takim stopniu, jak w demencji. Mówimy raczej o zaburzeniach w „oprogramowaniu” mózgu, a nie o uszkodzeniu jego „sprzętu”.
| Demencja | Choroba psychiczna |
|---|---|
| Podłoże: Fizyczne, organiczne uszkodzenie mózgu (np. obumieranie neuronów, uszkodzenia naczyniowe). | Podłoże: Zaburzenia funkcjonowania neuroprzekaźników i obwodów neuronalnych, bez strukturalnej degeneracji mózgu. |
| Objawy wiodące: Postępujące zaburzenia funkcji poznawczych (pamięć, myślenie, orientacja, rozumienie). | Objawy wiodące: Zaburzenia nastroju, lęk, zaburzenia postrzegania rzeczywistości (urojenia, omamy), zaburzenia zachowania. |
| Przebieg: Postępujący, w większości przypadków nieodwracalny. | Przebieg: Epizodyczny lub przewlekły, często z możliwością remisji objawów dzięki leczeniu. |
| Diagnoza: Badania neurologiczne, neuropsychologiczne, obrazowe mózgu (MRI, TK). | Diagnoza: Ocena psychiatryczna, psychologiczna, wykluczenie przyczyn organicznych. |
Pułapka objawów: dlaczego demencja bywa mylona z chorobą psychiczną
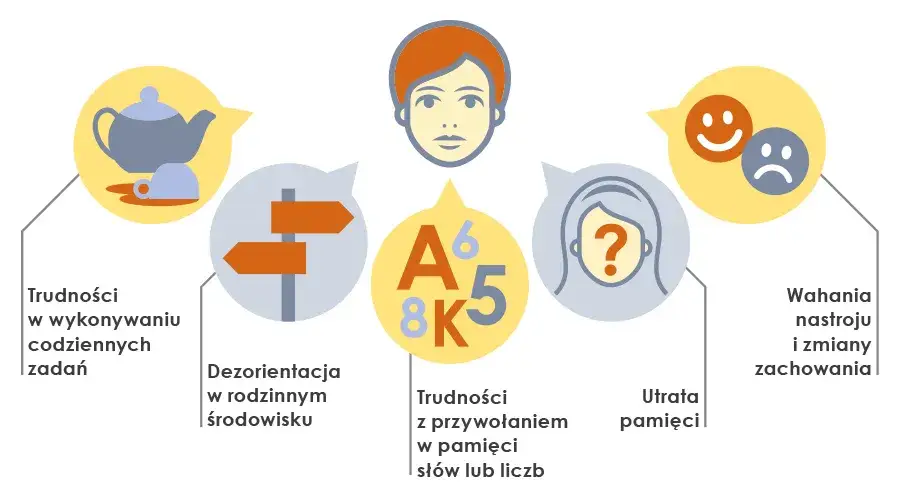
Rdzeniem demencji są postępujące zaburzenia funkcji poznawczych. Mówimy tu o problemach z pamięcią, zwłaszcza tą świeżą, trudnościach w myśleniu abstrakcyjnym, planowaniu, rozwiązywaniu problemów, a także z orientacją w czasie i przestrzeni. Z czasem pojawiają się również kłopoty z mową, rozumieniem i wykonywaniem codziennych czynności. To one stanowią fundament diagnozy otępienia.
Jednak to właśnie psychologiczne i behawioralne objawy otępienia (w skrócie BPSD Behavioral and Psychological Symptoms of Dementia) często wprowadzają w błąd i sprawiają, że demencja bywa mylona z chorobą psychiczną. Wśród nich możemy wyróżnić:
- Apatia i depresja: Utrata zainteresowania, smutek, brak motywacji, które mogą przypominać epizod depresyjny.
- Lęk i niepokój: Często związany z dezorientacją i poczuciem zagubienia.
- Drażliwość i pobudzenie: Nagłe zmiany nastroju, łatwość wpadania w złość, niemożność usiedzenia w miejscu.
- Agresja: Zarówno słowna, jak i fizyczna, często wynikająca z frustracji, niezrozumienia otoczenia lub bólu.
- Zaburzenia snu: Bezsenność, odwrócenie rytmu dobowego, nocne wędrówki.
- Urojenia: Najczęściej o charakterze okradania, niewierności, prześladowania. Chory jest przekonany o ich prawdziwości, mimo braku dowodów.
- Omamy: Głównie wzrokowe, ale mogą być też słuchowe. Pacjent widzi lub słyszy rzeczy, których nie ma.
"Mimo że demencja nie jest chorobą psychiczną, w jej przebiegu bardzo często (u 80-90% pacjentów) występują objawy psychiatryczne, określane jako psychologiczne i behawioralne objawy otępienia (BPSD)."
Te behawioralne wyzwania mogą być dla opiekunów niezwykle trudne. Przykładem jest tak zwany „zespół zachodzącego słońca” (sundowning), kiedy to u osób z demencją objawy dezorientacji, pobudzenia i niepokoju nasilają się w godzinach wieczornych i nocnych. To wszystko sprawia, że demencja jest chorobą, która wpływa na całą osobowość i funkcjonowanie człowieka, a objawy psychiczne są jej integralną, choć wtórną, częścią.
Medyczna klasyfikacja demencji: ICD-10 i ICD-11
Aby zrozumieć, dlaczego demencja nie jest chorobą psychiczną w ścisłym tego słowa znaczeniu, warto spojrzeć na międzynarodowe klasyfikacje medyczne. W obowiązującej jeszcze w Polsce klasyfikacji ICD-10 (Międzynarodowa Statystyczna Klasyfikacja Chorób i Problemów Zdrowotnych) otępienie (kody F00-F03) jest zaliczane do kategorii "Organiczne zaburzenia psychiczne, włącznie z zespołami objawowymi". To sformułowanie jest kluczowe podkreśla, że choć objawy mogą mieć charakter psychiczny, ich podłoże jest organiczne, czyli związane z fizycznym uszkodzeniem mózgu.
Ewolucja w rozumieniu demencji jest widoczna w nowszej klasyfikacji ICD-11, która jest stopniowo wdrażana na świecie, również w Polsce. W niej demencja została przeklasyfikowana jako "zaburzenie neurorozwojowe". To jeszcze mocniej oddziela ją od typowych chorób psychicznych, takich jak schizofrenia czy depresja, które nadal pozostają w kategoriach zaburzeń psychicznych i behawioralnych. Ta zmiana w nomenklaturze odzwierciedla rosnącą wiedzę na temat neurobiologicznego podłoża demencji.
Różne oblicza demencji: typy i ich znaczenie
Kiedy mówimy o demencji, często myślimy o chorobie Alzheimera. I słusznie, bo to właśnie ona jest najczęstszą przyczyną otępienia, odpowiadając za około 60% wszystkich przypadków w Polsce. Ważne jest jednak, aby pamiętać, że demencja to ogólny termin opisujący zespół objawów, a choroba Alzheimera to konkretna jednostka chorobowa, która te objawy powoduje. To tak, jakby powiedzieć, że „ból głowy” to ogólny objaw, a „migrena” to konkretna przyczyna tego bólu.
Oprócz choroby Alzheimera istnieją inne główne typy demencji, każdy z nich charakteryzujący się nieco odmiennym obrazem klinicznym i podłożem:
- Otępienie naczyniopochodne: Wynika z uszkodzeń naczyń krwionośnych w mózgu, często po udarach lub w wyniku przewlekłego niedokrwienia. Objawy mogą pojawiać się nagle lub stopniowo, a ich charakter zależy od lokalizacji uszkodzeń.
- Otępienie z ciałami Lewy'ego: Charakteryzuje się fluktuacjami funkcji poznawczych, omamami wzrokowymi i objawami parkinsonowskimi (spowolnienie ruchowe, sztywność).
- Otępienie czołowo-skroniowe: Dotyka głównie płatów czołowych i skroniowych mózgu, co prowadzi do wczesnych i znaczących zmian w osobowości, zachowaniu i mowie, podczas gdy pamięć może być początkowo względnie zachowana.
Precyzyjne rozróżnienie typów demencji ma kluczowe znaczenie. Pozwala to na postawienie trafnej diagnozy, co z kolei wpływa na prognozę i, co najważniejsze, na wybór najbardziej efektywnych strategii leczenia lub zarządzania objawami. Różne typy demencji mogą wymagać odmiennego podejścia terapeutycznego i opiekuńczego.
Kiedy objawy mogą mylić: depresja a otępienie rzekome
Istnieje zjawisko, które w medycynie nazywamy pseudodemencją, czyli otępieniem rzekomym. To stan, w którym objawy przypominające demencję takie jak problemy z pamięcią, spowolnienie psychoruchowe, trudności w koncentracji są w rzeczywistości spowodowane ciężką depresją. Jest to niezwykle ważne do rozróżnienia, ponieważ w przeciwieństwie do prawdziwej demencji, pseudodemencja jest stanem potencjalnie odwracalnym po skutecznym leczeniu depresji. Zawsze podkreślam, że dokładna diagnostyka jest tu kluczowa.
Co więcej, problemy z pamięcią i funkcjami poznawczymi mogą mieć wiele innych, odwracalnych przyczyn, które należy bezwzględnie wykluczyć w diagnostyce różnicowej demencji. Należą do nich:
- Niedobory witamin, zwłaszcza witaminy B12 i kwasu foliowego.
- Niedoczynność tarczycy.
- Zaburzenia metaboliczne.
- Infekcje (np. dróg moczowych).
- Działanie niektórych leków (np. uspokajających, nasennych, niektórych leków na nadciśnienie).
- Zatrucia (np. alkoholem, metalami ciężkimi).
- Guzy mózgu lub wodogłowie normotensyjne.
Największe mity na temat demencji
Jako ekspertka w tej dziedzinie, często spotykam się z mitami, które niestety opóźniają diagnozę i utrudniają opiekę. Jednym z największych jest przekonanie, że demencja to normalna część starzenia się. To absolutnie błędne! Starzenie się wiąże się z pewnym naturalnym spadkiem sprawności poznawczej, ale demencja to choroba, a nie nieunikniony element wieku. Statystyki pokazują, że nawet 2/3 Polaków może tak uważać, co jest alarmujące i często prowadzi do ignorowania pierwszych sygnałów.
Kolejny mit głosi, że na demencję nic nie można poradzić. To również nieprawda. Owszem, większość typów demencji jest postępująca i nieuleczalna w sensie całkowitego wyleczenia, ale wczesna diagnoza i wdrożenie odpowiednich terapii (farmakologicznych i niefarmakologicznych) mogą znacząco spowolnić postęp choroby, poprawić jakość życia pacjenta i jego opiekunów. Pozwalają także na odpowiednie zaplanowanie przyszłego wsparcia i adaptację środowiska.
Wreszcie, często słyszę, że demencja to "po prostu problemy z pamięcią". Nic bardziej mylnego! Chociaż problemy z pamięcią są dominującym objawem, demencja wpływa na całą osobowość człowieka. Zmienia zdolności poznawcze, takie jak myślenie, planowanie czy rozumienie, ale także emocje i zachowanie, prowadząc do wspomnianych wcześniej BPSD. To kompleksowa choroba, która stopniowo odbiera pacjentowi jego tożsamość i samodzielność.
Jak uzyskać pomoc i diagnozę: praktyczne wskazówki
Jeśli zauważasz u siebie lub u bliskiej osoby niepokojące sygnały, nie zwlekaj. Wczesna diagnoza jest kluczowa. Oto, kiedy i do jakiego lekarza należy się zgłosić:
- Pierwsze niepokojące sygnały: Powtarzające się problemy z pamięcią krótkotrwałą, trudności w znajdowaniu słów, dezorientacja w znanych miejscach, problemy z wykonywaniem wcześniej prostych zadań, zmiany nastroju lub osobowości.
- Kiedy zgłosić się do lekarza: Gdy te objawy są na tyle nasilone, że utrudniają codzienne funkcjonowanie i są zauważalne przez otoczenie.
- Do jakiego lekarza: Najpierw do lekarza rodzinnego, który przeprowadzi wstępną ocenę i skieruje do odpowiedniego specjalisty.
W procesie diagnostycznym demencji zazwyczaj bierze udział zespół specjalistów:
- Neurolog: Specjalista od chorób układu nerwowego, który przeprowadzi badanie neurologiczne, zleci badania obrazowe mózgu (MRI, TK) i wykluczy inne neurologiczne przyczyny objawów.
- Psychiatra: Oceni stan psychiczny pacjenta, wykluczy lub zdiagnozuje choroby psychiczne (np. depresję, pseudodemencję) i może przepisać leki na objawy behawioralne.
- Psycholog/Neuropsycholog: Przeprowadzi szczegółowe testy neuropsychologiczne, które ocenią zakres i rodzaj zaburzeń poznawczych, co jest kluczowe dla diagnozy typu demencji.
W Polsce istnieje wiele miejsc, gdzie można szukać wsparcia dla osób z demencją i ich opiekunów. Nie jesteście sami!
- Organizacje pozarządowe: Takie jak Polskie Stowarzyszenie Pomocy Osobom z Chorobą Alzheimera czy lokalne stowarzyszenia wspierające osoby z demencją. Oferują grupy wsparcia, edukację i porady.
- Poradnie pamięci: Specjalistyczne placówki, które zajmują się diagnostyką i opieką nad osobami z zaburzeniami pamięci.
- Domy dziennego pobytu: Oferują opiekę i zajęcia aktywizujące dla osób z demencją, odciążając opiekunów.
- Krajowy Program Działań wobec Chorób Otępiennych: Rządowy program mający na celu poprawę opieki nad osobami z demencją i zwiększenie świadomości społecznej. Warto śledzić jego rozwój i dostępne w ramach niego inicjatywy.