Choroba psychiczna to termin, który wciąż budzi wiele obaw i niezrozumienia, a jednak dotyka milionów ludzi na całym świecie. Zrozumienie jej istoty jest kluczowe, aby móc odróżnić chwilowe trudności emocjonalne od poważniejszych zaburzeń i wiedzieć, kiedy oraz gdzie szukać skutecznej pomocy. W tym artykule, jako Laura Walczak, postaram się przedstawić rzetelną wiedzę na ten temat, rozwiać mity i wskazać drogę do wsparcia, bo zdrowie psychiczne jest tak samo ważne jak fizyczne.
Choroba psychiczna to zaburzenie wpływające na myśli i emocje zrozum jej istotę i możliwości pomocy.
- Definicja: Klinicznie istotne zaburzenia poznawcze, emocjonalne lub behawioralne, które powodują znaczące cierpienie lub upośledzenie funkcjonowania.
- Powszechność: Nawet co czwarty Polak doświadcza problemów ze zdrowiem psychicznym w ciągu życia.
- Przyczyny: Złożone, wynikające z czynników biologicznych, psychologicznych i społecznych (model biopsychospołeczny).
- Diagnoza i leczenie: Stawiane przez lekarza psychiatrę, obejmuje psychoterapię i/lub farmakoterapię, często w leczeniu skojarzonym.
- Mity: W społeczeństwie wciąż pokutuje wiele mitów i silna stygmatyzacja, co utrudnia szukanie pomocy.
Jak współczesna medycyna definiuje zaburzenie psychiczne?
Współczesna medycyna, opierając się na Międzynarodowej Klasyfikacji Chorób i Problemów Zdrowotnych (ICD-11), definiuje chorobę psychiczną, a właściwie zaburzenie psychiczne, jako klinicznie istotne zaburzenie w sferze poznawczej, regulacji emocji lub zachowania jednostki. Kluczowe jest to, że objawy te prowadzą do znaczącego cierpienia lub upośledzenia funkcjonowania w ważnych obszarach życia czy to w relacjach społecznych, w pracy, w szkole, czy w codziennych obowiązkach. To nie jest po prostu "zły dzień" czy "gorszy nastrój", ale stan, który istotnie wpływa na jakość życia i zdolność do radzenia sobie z jego wyzwaniami.
Smutek, stres, a choroba: Gdzie leży kluczowa różnica?
To pytanie, które często słyszę, i które jest niezwykle ważne. Każdy z nas doświadcza smutku, stresu czy chwilowego złego samopoczucia to naturalne reakcje na trudne wydarzenia życiowe. Różnica między tymi stanami a chorobą psychiczną leży przede wszystkim w intensywności, długotrwałości objawów oraz ich wpływie na codzienne funkcjonowanie. Kiedy smutek jest tak głęboki i uporczywy, że nie pozwala wstać z łóżka przez tygodnie, a lęk paraliżuje przed wyjściem z domu, uniemożliwiając pracę czy spotkania z bliskimi, wtedy mówimy o czymś więcej niż tylko o naturalnej reakcji. Choroba psychiczna prowadzi do upośledzenia jakości życia i zdolności do wypełniania ról społecznych, co odróżnia ją od przejściowych trudności.
Czy "złe samopoczucie" to już powód do niepokoju? Kryteria diagnostyczne.
Złe samopoczucie samo w sobie nie jest powodem do diagnozowania choroby psychicznej, ale może być sygnałem ostrzegawczym. Diagnoza zaburzenia psychicznego nigdy nie opiera się na subiektywnym odczuciu "jest mi źle", lecz na ściśle określonych kryteriach diagnostycznych, zawartych w klasyfikacjach takich jak ICD-11. Specjaliści biorą pod uwagę wiele elementów: czas trwania objawów (czy utrzymują się przez określony minimalny okres, np. dwa tygodnie w przypadku depresji), ich nasilenie, liczbę spełnionych kryteriów, a także to, jak bardzo wpływają one na różne obszary życia pacjenta. Ważne jest również wykluczenie, czy objawy nie są spowodowane inną chorobą fizyczną lub używaniem substancji psychoaktywnych. To złożony proces, wymagający wiedzy i doświadczenia.
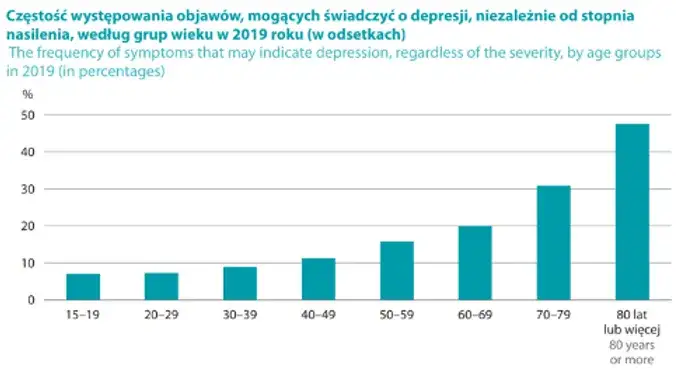
Niewidzialna epidemia? Jak powszechne są problemy psychiczne w Polsce
Problemy ze zdrowiem psychicznym są znacznie bardziej powszechne, niż mogłoby się wydawać na pierwszy rzut oka. Często pozostają w ukryciu, owiane wstydem i stygmatyzacją, ale statystyki mówią same za siebie. Przejdźmy do faktów.
Statystyki, które dają do myślenia: Co czwarty Polak potrzebuje wsparcia.
To naprawdę alarmujące dane. Szacuje się, że nawet co czwarty Polak, czyli około 23-25% społeczeństwa, doświadczy problemów ze zdrowiem psychicznym w którymś momencie swojego życia. To oznacza, że niemal każdy z nas ma w swoim otoczeniu kogoś, kto zmaga się z depresją, lękiem czy innym zaburzeniem. Co więcej, obserwujemy rosnącą tendencję, a zapotrzebowanie na wsparcie psychologiczne i psychiatryczne stale wzrasta, szczególnie wśród młodych ludzi. Te liczby powinny skłonić nas do refleksji i działania.
Kto choruje najczęściej? Grupy szczególnie narażone.
Chociaż problemy psychiczne mogą dotknąć każdego, istnieją grupy szczególnie narażone. Obserwujemy znaczący wzrost zaburzeń wśród ludzi młodych nastolatków i młodych dorosłych. Presja społeczna, akademicka, zawodowa, a także wszechobecność mediów społecznościowych, które często kreują nierealistyczne wzorce, przyczyniają się do pogorszenia ich kondycji psychicznej. Inne czynniki ryzyka obejmują osoby doświadczające przewlekłego stresu, samotności, trudności ekonomicznych, a także te, które przeszły traumatyczne wydarzenia życiowe. Niestety, wciąż brakuje nam systemowych rozwiązań, które skutecznie docierałyby do tych grup.
Wpływ pandemii i współczesnego stylu życia na zdrowie psychiczne Polaków.
Pandemia COVID-19 zadziałała jak katalizator, znacząco pogłębiając kryzys zdrowia psychicznego. Izolacja, lęk o zdrowie własne i bliskich, niepewność ekonomiczna to wszystko przyczyniło się do drastycznego wzrostu wskaźników depresji i zaburzeń lękowych. Ale to nie tylko pandemia. Współczesny styl życia, charakteryzujący się szybkim tempem, ciągłą presją na sukces, cyfryzacją i często paradoksalną izolacją pomimo stałego połączenia ze światem, również ma ogromny wpływ na naszą psychikę. Jesteśmy przebodźcowani, zmęczeni i coraz częściej czujemy się samotni, co stanowi żyzny grunt dla rozwoju różnego rodzaju zaburzeń.
Od lęku po depresję: Najczęstsze oblicza chorób psychicznych
Choroby psychiczne to nie jednolita kategoria. Mają wiele form i objawów, a ich zrozumienie jest pierwszym krokiem do identyfikacji problemu i szukania odpowiedniej pomocy. Poznajmy najczęściej występujące zaburzenia.
Zaburzenia lękowe: Kiedy strach przejmuje kontrolę nad życiem?
Zaburzenia lękowe to jedne z najczęściej diagnozowanych problemów psychicznych. Charakteryzują się one nadmiernym i nieproporcjonalnym do sytuacji lękiem, który staje się przewlekły i paraliżujący. Mogą przybierać różne formy: od nagłych i intensywnych napadów paniki, przez specyficzne fobie (np. lęk przed wysokością, pająkami), po lęk uogólniony, czyli ciągłe martwienie się o codzienne sprawy. Ten niekontrolowany i przewlekły strach może całkowicie przejąć kontrolę nad życiem, uniemożliwiając normalne funkcjonowanie i czerpanie radości z życia.
Zaburzenia nastroju: Czym różni się depresja od choroby dwubiegunowej?
Zaburzenia nastroju to kolejna szeroka kategoria, w której dominują dwa główne typy. Depresja, czyli zaburzenie depresyjne, objawia się uporczywym smutkiem, utratą zainteresowań i przyjemności (anhedonia), poczuciem beznadziei, brakiem energii, zaburzeniami snu i apetytu. To stan, który potrafi odebrać chęć do życia. Z kolei choroba afektywna dwubiegunowa (ChAD) to znacznie bardziej złożone zaburzenie, charakteryzujące się cyklicznymi zmianami nastroju. Okresy depresji przeplatają się z epizodami manii lub hipomanii, podczas których osoba może odczuwać nadmierną euforię, mieć mnóstwo energii, podejmować ryzykowne decyzje i potrzebować bardzo mało snu. Kluczowa różnica leży więc w obecności epizodów manii/hipomanii w ChAD.
Schizofrenia i psychozy: Jak zrozumieć zmienioną rzeczywistość?
Schizofrenia i inne zaburzenia psychotyczne to jedne z najpoważniejszych chorób psychicznych, charakteryzujące się zmienionym postrzeganiem rzeczywistości. Osoby dotknięte tymi zaburzeniami mogą doświadczać omamów (np. słyszeć głosy, widzieć rzeczy, których nie ma) oraz urojeń (fałszywych przekonań, np. że są śledzone lub podsłuchiwane). Często towarzyszy temu dezorganizacja myślenia i mowy, co znacznie utrudnia komunikację i funkcjonowanie w społeczeństwie. Zrozumienie, że te doświadczenia są dla chorego realne, jest kluczowe dla empatii i skutecznego wsparcia.
Zaburzenia związane z uzależnieniami: Gdy substancja staje się ucieczką.
Zaburzenia związane z używaniem substancji psychoaktywnych, takich jak alkohol, narkotyki czy leki, są często ściśle powiązane z innymi problemami psychicznymi. Nierzadko substancje te stają się dla osoby chorującej próbą radzenia sobie z trudnymi emocjami, lękiem, smutkiem czy poczuciem pustki. Niestety, zamiast rozwiązać problem, uzależnienie prowadzi do pogłębienia kryzysu psychicznego i fizycznego, tworząc błędne koło. W takich przypadkach leczenie wymaga kompleksowego podejścia, uwzględniającego zarówno uzależnienie, jak i współistniejące zaburzenia psychiczne.

Skąd się biorą choroby psychiczne? Złożone przyczyny
Zrozumienie przyczyn chorób psychicznych jest kluczowe, aby obalić mit o "słabej woli" czy "wymyślaniu problemów". Współczesna nauka odchodzi od szukania jednej, prostej przyczyny. Zamiast tego, przyjmujemy model biopsychospołeczny, który zakłada, że na rozwój zaburzeń psychicznych wpływa złożona kombinacja czynników.
Rola genów i biologii mózgu: Czy można odziedziczyć chorobę?
Czynniki biologiczne odgrywają znaczącą rolę. Mówimy tu o genetyce nie dziedziczymy samej choroby wprost, ale możemy odziedziczyć predyspozycje do jej rozwoju. Oznacza to, że jeśli w rodzinie występowały zaburzenia psychiczne, ryzyko ich wystąpienia u nas jest większe. Istotna jest również neurochemia mózgu, czyli równowaga neuroprzekaźników, takich jak serotonina, dopamina czy noradrenalina. Ich nieprawidłowe funkcjonowanie, a także specyficzna budowa i funkcjonowanie układu nerwowego, mogą przyczyniać się do rozwoju zaburzeń. To dlatego leki psychotropowe, wpływając na te mechanizmy, są tak skuteczne w leczeniu.
Psychologia i życiowe doświadczenia: Wpływ traumy i wzorców myślenia.
Nasze doświadczenia życiowe i wewnętrzne procesy psychologiczne mają ogromny wpływ na zdrowie psychiczne. Cechy osobowości, takie jak perfekcjonizm czy niska samoocena, mogą zwiększać podatność na zaburzenia. Podobnie wzorce myślenia negatywne schematy poznawcze, skłonność do katastrofizowania czy ruminacji mogą prowadzić do depresji czy lęku. Niezwykle istotne są również doświadczenia z dzieciństwa, w tym traumy (np. zaniedbanie, przemoc), które mogą mieć długotrwałe konsekwencje dla psychiki (jak w przypadku PTSD). Umiejętność radzenia sobie ze stresem i emocjami to kluczowy zasób, którego brak może zwiększać ryzyko choroby.
Czynniki społeczne i środowiskowe: Jak otoczenie wpływa na naszą psychikę?
Nie możemy zapominać o wpływie otoczenia. Jakość relacji z innymi brak wsparcia, konflikty, samotność to potężne czynniki ryzyka. Sytuacja życiowa, taka jak utrata pracy, żałoba, rozwód czy przewlekła choroba, może być ogromnym obciążeniem psychicznym. Status społeczno-ekonomiczny, presja kulturowa (np. nierealistyczne oczekiwania dotyczące wyglądu czy sukcesu) oraz dostęp do wsparcia społecznego i zdrowotnego również odgrywają kluczową rolę. Żyjemy w społeczeństwie, które wciąż stygmatyzuje choroby psychiczne, co utrudnia szukanie pomocy i pogłębia izolację osób cierpiących.
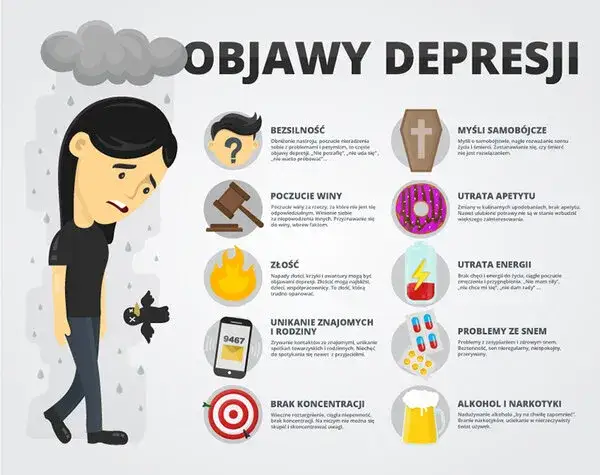
Kiedy smutek staje się alarmem? Rozpoznaj kluczowe objawy
Rozpoznanie kluczowych objawów jest pierwszym i niezwykle ważnym krokiem do szukania profesjonalnej pomocy. Zwracanie uwagi na sygnały wysyłane przez nasze ciało i umysł może być ratujące. Pamiętajmy, że te objawy muszą być uporczywe i znacząco wpływać na nasze funkcjonowanie.
Symptomy emocjonalne: Zmiany nastroju, apatia, lęk.
- Uporczywy smutek lub drażliwość: Poczucie przygnębienia, które utrzymuje się przez większość dnia, niemal codziennie, przez dłuższy czas.
- Utrata zainteresowań i przyjemności (anhedonia): Brak radości z rzeczy, które kiedyś sprawiały przyjemność, poczucie pustki.
- Przewlekły lęk i zamartwianie się: Ciągłe uczucie niepokoju, napięcia, trudności w kontrolowaniu myśli o przyszłości.
- Napady paniki: Nagłe, intensywne epizody strachu z objawami fizycznymi, takimi jak kołatanie serca, duszności, zawroty głowy.
- Poczucie beznadziei i bezwartościowości: Negatywne myśli o sobie, przyszłości, brak sensu życia.
- Wahania nastroju: Gwałtowne, nieuzasadnione zmiany od euforii do głębokiego smutku.
Symptomy poznawcze: Problemy z koncentracją, pamięcią i myśleniem.
- Trudności z koncentracją i uwagą: Problemy ze skupieniem się na zadaniach, czytaniu, rozmowach.
- Problemy z pamięcią: Zapominanie o ważnych sprawach, trudności w przypominaniu sobie informacji.
- Spowolnienie lub przyspieszenie myślenia: Uczucie, że myśli są "zamglone" lub pędzą w niekontrolowany sposób.
- Trudności w podejmowaniu decyzji: Niezdolność do wyboru, paraliż decyzyjny nawet w prostych sprawach.
- Natrętne myśli: Powtarzające się, niechciane myśli lub obrazy, często o niepokojącej treści.
- Poczucie derealizacji lub depersonalizacji: Odczucie, że świat wokół jest nierealny lub że samemu jest się poza swoim ciałem.
Symptomy fizyczne: Bóle, zmęczenie, zaburzenia snu i apetytu.
- Przewlekłe zmęczenie i brak energii: Uczucie wyczerpania, które nie ustępuje po odpoczynku.
- Zaburzenia snu: Bezsenność (trudności z zasypianiem, częste budzenie się) lub nadmierna senność (hipersomnia).
- Zmiany apetytu i wagi: Znaczący spadek lub wzrost apetytu, prowadzący do utraty lub przyrostu masy ciała.
- Bóle fizyczne bez wyraźnej przyczyny: Bóle głowy, bóle brzucha, bóle mięśniowe, które nie mają medycznego uzasadnienia.
- Kołatanie serca, duszności, napięcie mięśniowe: Często towarzyszą zaburzeniom lękowym, imitując objawy chorób serca czy układu oddechowego.
Symptomy behawioralne: Izolacja społeczna, unikanie, zmiany w zachowaniu.
- Wycofanie się z życia społecznego: Unikanie kontaktów z przyjaciółmi i rodziną, rezygnacja z aktywności społecznych.
- Unikanie aktywności: Rezygnacja z hobby, pracy, szkoły, spędzanie czasu w izolacji.
- Zaniedbywanie obowiązków: Problemy z wykonywaniem codziennych zadań, higieną osobistą, dbaniem o dom.
- Impulsywność, drażliwość, agresja: Nietypowe dla danej osoby wybuchy złości, trudności w kontrolowaniu zachowania.
- Autoagresja: Samookaleczenia, myśli lub próby samobójcze to zawsze sygnał alarmowy wymagający natychmiastowej pomocy.
Podejrzewam chorobę u siebie lub bliskich: Gdzie szukać skutecznej pomocy?
Jeśli rozpoznajesz u siebie lub u bliskiej osoby niepokojące objawy, pamiętaj, że szukanie pomocy to akt odwagi, a nie słabości. Istnieją specjaliści, którzy są w stanie pomóc. Ważne jest, aby wiedzieć, do kogo się zwrócić.
Psychiatra, psycholog, psychoterapeuta: Do kogo się udać po diagnozę?
Często mylimy te trzy zawody, a każdy z nich ma inną rolę. Lekarz psychiatra to absolwent medycyny, który ukończył specjalizację z psychiatrii. Jest jedynym specjalistą uprawnionym do stawiania diagnoz chorób psychicznych, przepisywania leków oraz wystawiania zwolnień lekarskich. Jeśli podejrzewasz u siebie poważniejsze zaburzenie lub myślisz o farmakoterapii, to właśnie do psychiatry powinieneś udać się w pierwszej kolejności. Psycholog to absolwent psychologii, który zajmuje się diagnostyką psychologiczną (np. testami osobowości, inteligencji), udzielaniem wsparcia psychologicznego i poradnictwem. Nie może przepisywać leków. Psychoterapeuta to osoba, która ukończyła specjalistyczne szkolenie psychoterapeutyczne (często ma wykształcenie psychologiczne lub psychiatryczne) i prowadzi psychoterapię proces leczenia oparty na rozmowie i technikach zmiany. W zależności od potrzeb, możesz zacząć od psychologa (np. w celu wstępnej oceny i skierowania) lub bezpośrednio od psychiatry, jeśli objawy są nasilone.
Jak wygląda pierwsza wizyta i proces diagnostyczny krok po kroku?
Pierwsza wizyta u specjalisty zdrowia psychicznego (psychiatry lub psychologa) to przede wszystkim szczegółowy wywiad. Specjalista zada wiele pytań dotyczących Twojego samopoczucia, objawów, historii życia, relacji, pracy, a także chorób fizycznych i przyjmowanych leków. To czas na otwartą rozmowę o tym, co Cię trapi. Nie bój się mówić o swoich myślach i uczuciach. Specjalista będzie również obserwował Twoje zachowanie, nastrój i sposób myślenia. Czasami konieczne są dodatkowe badania psychologiczne testy diagnostyczne lub badania laboratoryjne (np. krwi, hormonów), aby wykluczyć fizyczne przyczyny objawów. Proces diagnostyczny to często kilka spotkań, które pozwalają na pełne zrozumienie sytuacji i postawienie trafnej diagnozy.
Najważniejsze metody leczenia: Kiedy potrzebna jest psychoterapia, a kiedy leki?
Istnieją dwie główne i najskuteczniejsze metody leczenia zaburzeń psychicznych: psychoterapia i farmakoterapia. Psychoterapia, prowadzona przez psychoterapeutę, skupia się na rozmowie, analizie problemów, zmianie wzorców myślenia i zachowania oraz rozwijaniu umiejętności radzenia sobie. Jest to proces, który wymaga zaangażowania i czasu. Farmakoterapia, czyli leczenie lekami psychotropowymi, jest dobierana i przepisywana wyłącznie przez lekarza psychiatrę. Leki te wpływają na neurochemię mózgu, łagodząc objawy i umożliwiając pacjentowi lepsze funkcjonowanie. W wielu przypadkach, zwłaszcza w cięższych zaburzeniach, najlepsze efekty daje leczenie skojarzone, czyli połączenie psychoterapii i farmakoterapii. Leki pomagają ustabilizować stan, a terapia pozwala na pracę nad przyczynami problemów i naukę nowych strategii.
Jak znaleźć pomoc w Polsce? Ścieżki leczenia w ramach NFZ i prywatnie.
W Polsce pomoc psychiatryczną można uzyskać zarówno w ramach Narodowego Funduszu Zdrowia (NFZ), jak i prywatnie. Aby skorzystać z psychologa lub psychoterapeuty na NFZ, zazwyczaj potrzebne jest skierowanie od lekarza rodzinnego do poradni zdrowia psychicznego. Co ważne, do lekarza psychiatry nie jest wymagane skierowanie możesz umówić się na wizytę bezpośrednio. Niestety, w ramach NFZ często występują długie kolejki, co bywa zniechęcające. Alternatywą jest leczenie prywatne, które oferuje szybszy dostęp do specjalistów, ale wiąże się z kosztami. Warto szukać sprawdzonych informacji o placówkach i specjalistach na stronach internetowych Polskiego Towarzystwa Psychiatrycznego, Polskiego Towarzystwa Psychologicznego czy na platformach z opiniami o lekarzach.
Życie z chorobą psychiczną to nie wyrok: Jak walczyć ze stygmatyzacją?
Choroba psychiczna, choć często niewidoczna, jest realnym schorzeniem, które wymaga leczenia i wsparcia. Niestety, wciąż towarzyszy jej silna stygmatyzacja, która utrudnia chorym szukanie pomocy i normalne funkcjonowanie. Czas to zmienić.
Obalamy najgroźniejsze mity na temat chorób psychicznych.
- Mit: Choroba psychiczna to oznaka słabości charakteru. Fakt: To choroba, a nie wada charakteru. Może dotknąć każdego, niezależnie od siły psychicznej.
- Mit: Choroby psychiczne są wymyślone, to tylko "smutek" albo "nerwy". Fakt: Są to realne schorzenia medyczne, z udokumentowanymi zmianami w funkcjonowaniu mózgu i wpływem na całe ciało.
- Mit: Dotyczą tylko osób "dziwnych" lub "niebezpiecznych". Fakt: Choroby psychiczne są powszechne i dotykają ludzi z różnych środowisk. Większość osób z zaburzeniami psychicznymi nie jest niebezpieczna.
- Mit: Leki psychiatryczne uzależniają lub zmieniają osobowość. Fakt: Nowoczesne leki są bezpieczne i dobierane indywidualnie. Nie uzależniają w sensie fizycznym i nie zmieniają osobowości, a jedynie pomagają przywrócić równowagę.
- Mit: Choroby psychiczne są nieuleczalne. Fakt: Wiele zaburzeń psychicznych jest w pełni uleczalnych, a w przypadku przewlekłych chorób można nauczyć się z nimi żyć i prowadzić satysfakcjonujące życie dzięki odpowiedniej terapii i wsparciu.
Jak mądrze wspierać osobę w kryzysie psychicznym?
Wspieranie osoby w kryzysie psychicznym wymaga empatii i cierpliwości. Przede wszystkim słuchaj bez oceniania pozwól jej mówić o swoich uczuciach i doświadczeniach. Akceptuj jej stan, nie umniejszaj problemu słowami "weź się w garść". Zachęcaj do szukania profesjonalnej pomocy i oferuj towarzyszenie na wizytach, jeśli to możliwe. Pamiętaj, aby dbać o własne granice nie jesteś terapeutą i nie musisz brać na siebie całej odpowiedzialności. Edukuj się na temat choroby, aby lepiej zrozumieć, przez co przechodzi bliska osoba. Twoja obecność i zrozumienie mogą być nieocenione.
Przeczytaj również: Depresja: Choroba psychiczna, nie słabość. Jak rozpoznać i leczyć?
Dlaczego dbanie o zdrowie psychiczne jest tak samo ważne jak o zdrowie fizyczne?
Chciałabym, abyśmy wszyscy zrozumieli, że zdrowie psychiczne jest integralną i nierozłączną częścią ogólnego stanu zdrowia. Nie ma zdrowia fizycznego bez zdrowia psychicznego i odwrotnie. Nasz umysł i ciało są ze sobą ściśle połączone. Przewlekły stres czy depresja mogą prowadzić do problemów kardiologicznych, osłabienia odporności czy zaburzeń trawienia. Z kolei choroby fizyczne często wpływają na naszą psychikę, wywołując lęk czy smutek. Dlatego tak samo, jak dbamy o dietę, ruch i regularne badania, powinniśmy zwracać uwagę na nasze samopoczucie psychiczne, szukać wsparcia, gdy tego potrzebujemy, i nie bać się mówić o tym otwarcie. To klucz do pełnego i szczęśliwego życia.

