Schizofrenia przewlekła choroba psychiczna wymagająca kompleksowego leczenia
- Schizofrenia jest przewlekłą chorobą psychiczną należącą do grupy zaburzeń psychotycznych.
- Charakteryzuje się zaburzeniami myślenia, postrzegania i emocji, a nie "rozdwojeniem jaźni".
- Objawy dzielimy na pozytywne (urojenia, halucynacje) i negatywne (apatia, wycofanie społeczne).
- Diagnozę stawia psychiatra, a leczenie jest kompleksowe i obejmuje farmakoterapię oraz psychoterapię.
- W Polsce dotyka około 350-400 tysięcy osób, a wczesna interwencja poprawia rokowania.
Schizofrenia to choroba psychiczna co to dokładnie oznacza?
Tak, to choroba psychiczna co to dokładnie oznacza?
Tak, muszę to podkreślić z całą stanowczością: schizofrenia jest przewlekłą chorobą psychiczną, należącą do grupy zaburzeń psychotycznych. Charakteryzuje się ona głębokimi zaburzeniami myślenia, postrzegania rzeczywistości oraz nieadekwatnym afektem, czyli sposobem wyrażania emocji. To złożone schorzenie, które znacząco wpływa na codzienne funkcjonowanie osoby chorej, a także na jej relacje z otoczeniem.Dlaczego precyzyjna definicja ma kluczowe znaczenie?
Precyzyjne nazewnictwo i klasyfikacja schizofrenii jako choroby psychicznej mają kluczowe znaczenie z wielu powodów. Przede wszystkim, pozwala to na właściwe zrozumienie istoty schorzenia, co jest pierwszym krokiem do skutecznej diagnozy i leczenia. Używanie medycznie poprawnych terminów pomaga również w walce ze stygmatyzacją, która niestety wciąż otacza choroby psychiczne. Kiedy mówimy o schizofrenii jako o chorobie, a nie o "dziwactwie" czy "słabości charakteru", otwieramy drogę do zapewnienia pacjentom dostępu do odpowiedniej opieki medycznej i wsparcia. Dla mnie, jako dla eksperta, jest to absolutnie fundamentalne.Psychoza, zaburzenie, choroba jak odnaleźć się w terminologii?
W terminologii medycznej często spotykamy się z pojęciami, które bywają mylone. W kontekście schizofrenii warto uporządkować te definicje. Choroba psychiczna to szerokie pojęcie, obejmujące trwałe lub nawracające zaburzenia psychiki, które prowadzą do cierpienia i/lub upośledzenia funkcjonowania. Zaburzenie psychiczne jest często używane zamiennie z chorobą psychiczną, choć niektórzy specjaliści widzą w nim szerszy zakres, obejmujący również stany przejściowe czy mniej nasilone. Natomiast psychoza to zespół objawów, które charakteryzują się utratą kontaktu z rzeczywistością. Schizofrenia jest właśnie chorobą psychiczną, która manifestuje się objawami psychotycznymi, takimi jak urojenia czy halucynacje. To ważne rozróżnienie, które pomaga zrozumieć, że psychoza to symptom, a schizofrenia to konkretna jednostka chorobowa.Rozszczepienie umysłu: prawdziwe znaczenie nazwy schizofrenia
Skąd wzięło się pojęcie i dlaczego jest często mylnie interpretowane?
Termin "schizofrenia" pochodzi z języka greckiego, gdzie "schizein" oznacza "rozszczepiać", a "phren" "umysł". Nazwa ta, wprowadzona przez szwajcarskiego psychiatrę Eugena Bleulera na początku XX wieku, miała opisywać rozpad spójności między myślami, emocjami a zachowaniem. Niestety, w potocznym języku pojęcie to jest często błędnie interpretowane jako "rozdwojenie jaźni" czy posiadanie wielu osobowości. To fundamentalne nieporozumienie, które prowadzi do wielu krzywdzących stereotypów i utrudnia zrozumienie prawdziwej natury choroby.Mit "rozdwojenia jaźni" dlaczego to nie to samo co schizofrenia?
Muszę stanowczo obalić ten mit: schizofrenia to absolutnie nie jest "rozdwojenie jaźni". Rozdwojenie jaźni, czyli właściwie zaburzenie dysocjacyjne tożsamości, to rzadkie schorzenie, w którym osoba doświadcza istnienia dwóch lub więcej odrębnych osobowości, z których każda ma własne wzorce myślenia, odczuwania i zachowania. W schizofrenii nie mamy do czynienia z wieloma osobowościami, lecz z rozpadem spójności w obrębie jednej osobowości między myślami, emocjami i percepcją rzeczywistości. To kluczowa różnica, o której zawsze przypominam moim pacjentom i ich rodzinom.Na czym polega prawdziwy rozpad między myślami, emocjami a rzeczywistością?
Prawdziwe "rozszczepienie umysłu" w schizofrenii polega na głębokim rozpadzie spójności w obrębie procesów psychicznych. Oznacza to, że myśli, emocje i zachowanie osoby chorej przestają być ze sobą logicznie powiązane i adekwatne do rzeczywistości. Pacjent może na przykład doświadczać urojeń, czyli fałszywych przekonań, które są odporne na argumenty logiczne, lub halucynacji, czyli postrzegania rzeczy, których nie ma. Emocje mogą być spłycone (płaski afekt) lub nieadekwatne do sytuacji. To nie jest kwestia posiadania wielu "ja", ale raczej utraty zdolności do spójnego i logicznego przetwarzania informacji oraz reagowania na świat w sposób, który dla zdrowej osoby jest naturalny. To właśnie ten rozpad sprawia, że choroba jest tak dezorientująca i trudna do zrozumienia dla otoczenia.Objawy schizofrenii: jak choroba wpływa na myślenie i postrzeganie
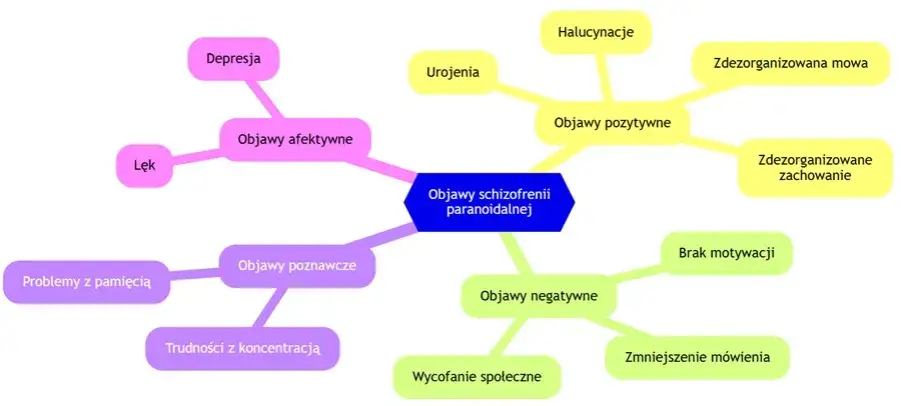
Objawy pozytywne (wytwórcze): gdy mózg tworzy własną rzeczywistość
Objawy pozytywne, nazywane również wytwórczymi, to te, które "dodają" coś do normalnego doświadczenia osoby. Są to symptomy, które nie występują u osób zdrowych i świadczą o tworzeniu przez mózg własnej, zniekształconej rzeczywistości. Do najważniejszych należą:- Urojenia: Fałszywe przekonania, które są odporne na racjonalne argumenty i sprzeczne z rzeczywistością. Mogą to być na przykład urojenia prześladowcze (przekonanie, że ktoś śledzi, spiskują przeciwko choremu), urojenia odnoszące (przekonanie, że wydarzenia neutralne mają osobiste znaczenie), czy urojenia wielkościowe (przekonanie o posiadaniu niezwykłych zdolności).
- Halucynacje: Postrzeganie bodźców zmysłowych, które w rzeczywistości nie istnieją. Najczęściej występują halucynacje słuchowe (słyszenie głosów, które komentują, rozmawiają z chorym lub wydają polecenia), ale mogą pojawić się również halucynacje wzrokowe, węchowe czy dotykowe.
Objawy negatywne (ubytkowe): ciche symptomy, które niszczą życie
Objawy negatywne są subtelniejsze, ale równie wyniszczające, a często nawet trudniejsze do zaakceptowania przez otoczenie. Oznaczają one utratę lub osłabienie normalnych funkcji psychicznych i behawioralnych. Wśród nich wyróżniamy:- Apatię: Brak zainteresowania i motywacji do podejmowania jakichkolwiek działań, nawet tych, które wcześniej sprawiały przyjemność.
- Wycofanie społeczne: Tendencja do izolowania się, unikania kontaktów z innymi ludźmi, co prowadzi do samotności i pogłębia poczucie niezrozumienia.
- Spłycenie emocji (płaski afekt): Zmniejszona zdolność do wyrażania emocji, twarz może być pozbawiona mimiki, a głos monotonny.
- Alogia (ubóstwo mowy): Zmniejszona ilość i treść wypowiedzi, mowa staje się pusta i mało informatywna.
Zaburzenia poznawcze: ukryty problem z pamięcią i koncentracją
Oprócz objawów pozytywnych i negatywnych, w schizofrenii bardzo często występują również zaburzenia poznawcze. Są to problemy z takimi funkcjami jak pamięć, uwaga, koncentracja czy planowanie. Pacjenci mogą mieć trudności z zapamiętywaniem nowych informacji, utrzymaniem uwagi na zadaniu, podejmowaniem decyzji czy rozwiązywaniem problemów. Te "ukryte" objawy, choć mniej spektakularne niż urojenia czy halucynacje, mają ogromny wpływ na codzienne funkcjonowanie i zdolność do samodzielnego życia.Jak zmienność objawów wpływa na obraz choroby u różnych pacjentów?
Muszę zaznaczyć, że obraz kliniczny schizofrenii może być niezwykle zróżnicowany u poszczególnych pacjentów. Nie ma dwóch identycznych przypadków. Zmienność i nasilenie objawów, zarówno pozytywnych, negatywnych, jak i poznawczych, sprawiają, że każdy pacjent wymaga indywidualnego podejścia. W Polsce, zgodnie ze statystykami, najczęściej diagnozowaną postacią jest schizofrenia paranoidalna, charakteryzująca się dominacją urojeń i halucynacji. Jednakże, niezależnie od typu, kluczowe jest wczesne rozpoznanie i wdrożenie kompleksowego leczenia, aby poprawić rokowania i jakość życia osoby chorej.Diagnoza i leczenie schizofrenii w Polsce kompleksowe wsparcie

Jak psychiatra stawia diagnozę? Proces krok po kroku
Diagnoza schizofrenii to złożony proces, który wymaga doświadczenia i wiedzy klinicznej. Nie ma jednego testu laboratoryjnego, który jednoznacznie potwierdziłby chorobę. Diagnozę stawia lekarz psychiatra na podstawie:- Szczegółowego wywiadu: Rozmowa z pacjentem i jego bliskimi na temat objawów, ich początku, przebiegu oraz wpływu na codzienne funkcjonowanie.
- Obserwacji pacjenta: Ocena zachowania, sposobu myślenia, wyrażania emocji i kontaktu z rzeczywistością.
- Analizy kryteriów diagnostycznych: Porównanie zebranych informacji z kryteriami zawartymi w międzynarodowych klasyfikacjach chorób, takich jak ICD-10 (Międzynarodowa Statystyczna Klasyfikacja Chorób i Problemów Zdrowotnych).
- Wykluczenia innych przyczyn: Upewnienie się, że objawy nie są spowodowane innymi chorobami somatycznymi, neurologicznymi czy używaniem substancji psychoaktywnych.
Farmakoterapia: fundament kontroli nad objawami
Farmakoterapia stanowi fundament leczenia schizofrenii. Leki przeciwpsychotyczne są kluczowe w kontroli objawów psychotycznych, takich jak urojenia i halucynacje, a także w zapobieganiu nawrotom choroby. Działają one poprzez modulację aktywności neuroprzekaźników w mózgu, głównie dopaminy. Współczesne leki są coraz bardziej skuteczne i mają mniej działań niepożądanych, co pozwala pacjentom na lepsze funkcjonowanie i poprawę jakości życia. Regularne przyjmowanie leków, zgodnie z zaleceniami lekarza, jest absolutnie niezbędne dla stabilizacji stanu zdrowia.Rola psychoterapii i wsparcia rodziny w powrocie do zdrowia
Choć farmakoterapia jest podstawą, leczenie schizofrenii jest zawsze kompleksowe. Ogromną rolę odgrywa psychoterapia, która pomaga pacjentom radzić sobie z objawami, rozwijać umiejętności społeczne i zwiększać wgląd w chorobę. Niezwykle ważna jest również psychoedukacja, zarówno pacjenta, jak i jego rodziny. Zrozumienie natury schizofrenii, jej objawów i sposobów radzenia sobie z nimi, jest kluczowe dla efektywnego wsparcia. Wreszcie, rehabilitacja społeczna, mająca na celu pomoc w powrocie do pracy, nauki czy aktywności społecznej, jest nieocenionym elementem procesu zdrowienia. Wsparcie społeczne, płynące od bliskich i środowiska, jest niczym kotwica w burzliwym morzu choroby.Czy schizofrenię da się "wyleczyć"? Realne cele terapii
Schizofrenia jest chorobą przewlekłą, co oznacza, że zazwyczaj towarzyszy pacjentowi przez całe życie. Jednakże, muszę podkreślić, że można ją skutecznie leczyć i kontrolować. Celem terapii nie jest "wyleczenie" w sensie całkowitego usunięcia choroby, ale przede wszystkim uzyskanie remisji objawów, poprawa funkcjonowania społecznego i zawodowego oraz powrót do satysfakcjonującego życia. Wielu moich pacjentów, dzięki konsekwentnemu leczeniu, prowadzi pełne i produktywne życie. Niestety, nieleczona choroba prowadzi do znacznego pogorszenia funkcjonowania i zwiększa ryzyko samobójstwa, które dotyczy około 10-12% pacjentów. Dlatego tak ważne jest wczesne rozpoznanie i nieprzerwana terapia.Przyczyny schizofrenii: geny, mózg i środowisko
Geny czy środowisko? Złożona układanka czynników ryzyka
Etiologia schizofrenii jest niezwykle złożona i wciąż nie do końca poznana. Nie ma jednej, prostej przyczyny. Wiemy, że choroba wynika z interakcji wielu czynników:- Genetycznych: Ryzyko zachorowania wzrasta wraz ze stopniem pokrewieństwa z osobą chorą. Jeśli jedno z rodziców ma schizofrenię, ryzyko u dziecka wynosi około 10%, a jeśli oboje nawet do 40%.
- Neurobiologicznych: Zmiany w strukturze i chemii mózgu odgrywają kluczową rolę.
- Środowiskowych: Stresujące wydarzenia życiowe, komplikacje okołoporodowe (np. niedotlenienie), infekcje wirusowe w okresie płodowym, czy używanie substancji psychoaktywnych (szczególnie marihuany w młodym wieku) mogą zwiększać ryzyko zachorowania u osób predysponowanych.
Rola neuroprzekaźników co dzieje się w mózgu osoby chorej?
W centrum neurobiologicznych aspektów schizofrenii leżą zmiany w strukturze i chemii mózgu. Kluczową rolę odgrywają zaburzenia w systemie neuroprzekaźników, czyli substancji chemicznych odpowiedzialnych za przekazywanie sygnałów między komórkami nerwowymi. Najczęściej mówi się o dopaminie. Hipoteza dopaminowa zakłada, że nadmierna aktywność dopaminy w niektórych obszarach mózgu może prowadzić do objawów pozytywnych (urojeń, halucynacji), podczas gdy niedobór dopaminy w innych obszarach może być związany z objawami negatywnymi. Badania wskazują również na udział innych neuroprzekaźników, takich jak serotonina czy glutaminian. Te zaburzenia wpływają na przetwarzanie informacji, regulację emocji i percepcję rzeczywistości, co bezpośrednio przekłada się na objawy choroby.Czy można przewidzieć ryzyko zachorowania?
Mimo postępów w badaniach, przewidzenie ryzyka zachorowania na schizofrenię z dużą pewnością jest nadal niemożliwe. Znamy czynniki genetyczne i środowiskowe, które zwiększają to ryzyko, ale nie ma prostych testów czy markerów, które jednoznacznie wskazałyby, kto zachoruje. Nawet u osób z silną predyspozycją genetyczną, choroba nie zawsze się rozwija. To pokazuje, jak skomplikowana jest to choroba i jak wiele czynników musi się ze sobą połączyć, aby się ujawniła. Wczesne rozpoznanie i interwencja u osób z pierwszymi, subtelnymi objawami są jednak kluczowe, aby zapobiec pełnemu rozwojowi choroby lub złagodzić jej przebieg.Życie ze schizofrenią: obalamy mity, budujemy zrozumienie

Czy osoby chore są niebezpieczne dla otoczenia?
To jeden z najbardziej krzywdzących i rozpowszechnionych mitów dotyczących schizofrenii. Muszę kategorycznie stwierdzić, że osoby chore na schizofrenię nie są z reguły niebezpieczne dla otoczenia. Agresywne zachowania nie są typową cechą tej choroby i znacznie częściej wiążą się z brakiem leczenia, współwystępowaniem uzależnień (np. od alkoholu czy narkotyków) lub innymi zaburzeniami, a nie z samą schizofrenią. Większość osób ze schizofrenią jest raczej wycofana, boryka się z własnym cierpieniem i nie stanowi zagrożenia dla innych. Wręcz przeciwnie, to oni sami są często ofiarami stygmatyzacji i wykluczenia.Praca, relacje, pasje czy normalne życie jest możliwe?
Absolutnie tak! Dzięki skutecznemu leczeniu, wsparciu bliskich i odpowiedniej rehabilitacji, osoby ze schizofrenią mogą prowadzić satysfakcjonujące życie. Wielu pacjentów wraca do pracy, kontynuuje naukę, buduje trwałe relacje, zakłada rodziny i rozwija swoje pasje. Moim celem jako specjalisty jest zawsze maksymalne wsparcie pacjenta w powrocie do pełni życia. Oczywiście, droga ta bywa wyboista i wymaga wysiłku, ale jest jak najbardziej możliwa. Ważne jest, aby nie rezygnować z marzeń i dążyć do normalności, nawet jeśli ta normalność wygląda nieco inaczej.Przeczytaj również: Zmęczenie, apatia, lęk? To może być niedobór żelaza! Jak leczyć?

