Wokół depresji narosło wiele mitów, które często utrudniają osobom cierpiącym na to schorzenie szukanie pomocy. Czy depresja to naprawdę choroba psychiczna, czy może jedynie przejściowy smutek lub "fanaberia"? W tym artykule, jako Laura Walczak, postaram się rozwiać wszelkie wątpliwości, przedstawiając fakty medyczne i obalając krzywdzące stereotypy, aby pomóc zrozumieć ten złożony stan i zachęcić do podjęcia leczenia.
Depresja to medycznie uznana choroba psychiczna zrozum, dlaczego wymaga leczenia i wsparcia.
- Depresja jest oficjalnie klasyfikowana jako zaburzenie psychiczne w międzynarodowych systemach (ICD-10, ICD-11), co potwierdza jej medyczny status.
- W odróżnieniu od chwilowego smutku, depresja charakteryzuje się utrzymującymi się objawami (min. 2 tygodnie), które znacząco utrudniają codzienne funkcjonowanie i często obejmują anhedonię oraz myśli samobójcze.
- Jej przyczyny są złożone, obejmując czynniki biologiczne (genetyka, neuroprzekaźniki), psychologiczne (traumy, stres) i środowiskowe, co obala mit o "słabym charakterze".
- Depresja manifestuje się zarówno objawami psychicznymi, jak i fizycznymi, które mogą maskować chorobę i utrudniać diagnozę.
- Skuteczne leczenie opiera się na farmakoterapii i psychoterapii, często stosowanych łącznie, a dostęp do pomocy jest możliwy w ramach NFZ i prywatnie.
- Formalne uznanie depresji za chorobę jest kluczowe w walce ze stygmatyzacją, która powstrzymuje chorych przed szukaniem pomocy.
Depresja to choroba psychiczna: oficjalne stanowisko medycyny
Zacznijmy od najważniejszego: tak, depresja jest oficjalnie uznawana za chorobę psychiczną. Nie jest to kwestia opinii, lecz fakt potwierdzony przez międzynarodowe klasyfikacje medyczne. W obowiązującej w Polsce Międzynarodowej Klasyfikacji Chorób ICD-10 depresja widnieje pod kodami F32 (epizod depresyjny) i F33 (zaburzenia depresyjne nawracające). Nowsza klasyfikacja, ICD-11, która jest stopniowo wdrażana na całym świecie, również precyzyjnie kategoryzuje różne formy zaburzeń depresyjnych, co tylko ułatwia dokładniejszą diagnozę i standaryzację leczenia. To formalne uznanie jest kluczowe, ponieważ otwiera drogę do profesjonalnej pomocy i leczenia, a także pomaga w walce ze stygmatyzacją.
W kontekście medycznym często używa się terminu "zaburzenie" (disorder), co podkreśla, że jest to grupa stanów o różnej etiologii, a nie pojedyncza, ściśle określona jednostka chorobowa. Jednak w języku potocznym i dla zrozumienia powagi sytuacji, określenie "choroba" (disease/illness) jest w pełni akceptowalne i używane nawet w oficjalnych materiałach (np. NFZ), aby podkreślić, że jest to stan wymagający leczenia, a nie chwilowa niedyspozycja czy słabość.
Kluczowa różnica: Kiedy smutek staje się depresją kliniczną?
Wielu z nas doświadcza smutku to naturalna emocja, reakcja na trudne wydarzenia, stratę czy rozczarowanie. Smutek przychodzi i odchodzi, zazwyczaj ustępując z czasem lub po rozwiązaniu problemu. Depresja kliniczna to jednak coś znacznie więcej niż "zły nastrój" czy chwilowe przygnębienie. To stan, który znacząco utrudnia codzienne funkcjonowanie i utrzymuje się przez dłuższy czas, wpływając na każdy aspekt życia.
Aby zdiagnozować epizod depresyjny, objawy muszą utrzymywać się przez co najmniej dwa tygodnie i nie być spowodowane używaniem substancji psychoaktywnych czy inną chorobą somatyczną. Kluczowe jest to, że depresja charakteryzuje się utratą zdolności odczuwania przyjemności, czyli anhedonią, oraz obniżeniem energii, zaburzeniami snu i apetytu, a często także uporczywymi myślami samobójczymi. To właśnie te kryteria pomagają odróżnić naturalny smutek od poważnego schorzenia, które wymaga interwencji medycznej.
- Czas trwania: Smutek jest zazwyczaj krótkotrwały; objawy depresji utrzymują się minimum 2 tygodnie.
- Intensywność i wpływ na życie: Smutek nie paraliżuje codziennego funkcjonowania; depresja znacząco utrudnia pracę, relacje i dbanie o siebie.
- Anhedonia: Smutek nie odbiera zdolności do odczuwania przyjemności; w depresji często występuje całkowita utrata zainteresowania tym, co kiedyś sprawiało radość.
- Objawy fizyczne: Smutek rzadko wiąże się z przewlekłymi bólami czy problemami trawiennymi; depresja często manifestuje się somatycznie.
- Myśli samobójcze: W smutku rzadko pojawiają się myśli o śmierci; w depresji są one częstym i bardzo niebezpiecznym objawem.
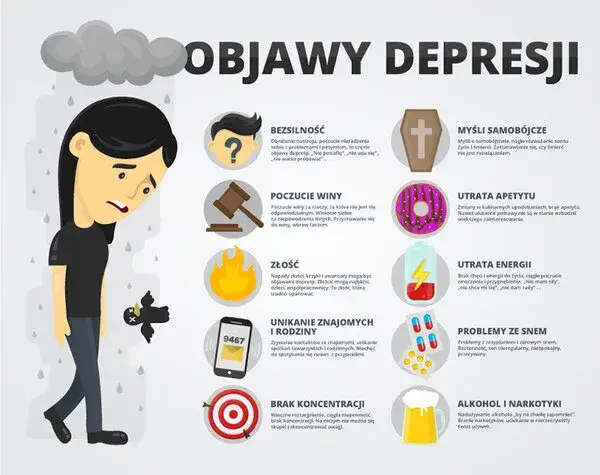
Kiedy nastrój staje się chorobą: objawy, których nie wolno ignorować
Depresja to choroba, która dotyka całego człowieka jego psychiki, ciała i zachowania. Jej objawy są różnorodne i mogą być mylące, dlatego tak ważne jest, aby poznać ich pełne spektrum. Z mojego doświadczenia wiem, że często pacjenci skupiają się tylko na aspekcie smutku, ignorując inne, równie ważne sygnały alarmowe.
Psychiczny krajobraz depresji: co czuje i myśli osoba chora?
Psychiczne objawy depresji to często te najbardziej rozpoznawalne, choć nie zawsze w pełni rozumiane. To nie tylko uporczywy smutek, ale przede wszystkim utrata zdolności do odczuwania przyjemności (anhedonia). Osoba chora przestaje czerpać radość z hobby, spotkań z bliskimi, a nawet z jedzenia czy seksu. Pojawia się wszechogarniające poczucie beznadziei, bezwartościowości i winy, często bez realnego powodu. Niska samoocena staje się normą, a trudności z koncentracją, pamięcią i podejmowaniem decyzji sprawiają, że nawet proste zadania stają się wyzwaniem. W najcięższych przypadkach pojawiają się myśli o śmierci, a nawet konkretne plany samobójcze, które są sygnałem do natychmiastowej interwencji.
Fizyczne maski depresji: jakie sygnały alarmowe wysyła Twoje ciało?
Depresja to nie tylko cierpienie psychiczne. Bardzo często manifestuje się poprzez objawy somatyczne, które nazywamy "maskami depresji". Pacjenci często przez długi czas szukają pomocy u specjalistów innych dziedzin, zanim trafią do psychiatry, ponieważ ich dolegliwości fizyczne wydają się dominujące. To właśnie te objawy mogą opóźniać prawidłową diagnozę i leczenie.
- Przewlekłe bóle: Często pojawiają się uporczywe bóle głowy, pleców, stawów, które nie ustępują po standardowym leczeniu.
- Problemy trawienne: Zaparcia, biegunki, bóle brzucha, nudności, zespół jelita drażliwego to wszystko może być związane z depresją.
- Uczucie ciągłego zmęczenia: Nawet po długim śnie osoba chora czuje się wyczerpana, brakuje jej energii do działania.
- Zaburzenia snu: Bezsenność (trudności z zasypianiem, wczesne budzenie się) lub nadmierna senność.
- Zaburzenia apetytu: Brak apetytu i utrata wagi lub, rzadziej, wzmożony apetyt i przybieranie na wadze.
- Kołatanie serca i duszności: Objawy przypominające ataki paniki, które mogą być błędnie interpretowane jako problemy kardiologiczne.
- Spadek libido: Zmniejszenie zainteresowania seksem.
Jak choroba zmienia codzienne zachowanie i funkcjonowanie?
Depresja ma ogromny wpływ na codzienne życie i funkcjonowanie osoby chorej. Zaczyna się od utraty motywacji do wykonywania nawet podstawowych czynności, takich jak dbanie o higienę osobistą czy sprzątanie. Prowadzi to do zaniedbywania obowiązków domowych, zawodowych i szkolnych. Osoby z depresją często wycofują się z życia społecznego, unikają kontaktów z przyjaciółmi i rodziną, izolują się. Trudności z koncentracją i ciągłe zmęczenie sprawiają, że praca czy nauka stają się niewykonalne, co może prowadzić do poważnych problemów w sferze zawodowej czy edukacyjnej. Zauważam, że to właśnie te zmiany w zachowaniu są często pierwszym sygnałem dla otoczenia, że coś jest nie tak.
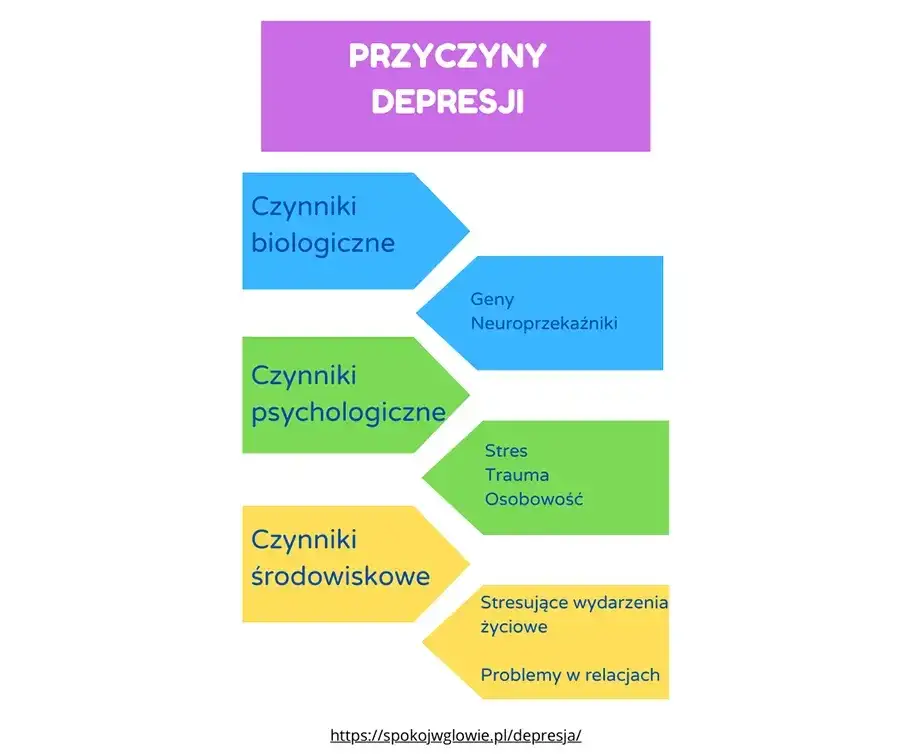
Skąd naprawdę bierze się depresja: obalamy mit o „słabym charakterze”
Jednym z najbardziej krzywdzących i szkodliwych mitów dotyczących depresji jest przekonanie, że to oznaka słabości charakteru, lenistwa czy braku silnej woli. Nic bardziej mylnego! Depresja to złożona choroba o podłożu biologiczno-psychospołecznym. Oznacza to, że jej rozwój jest wynikiem interakcji wielu czynników genetycznych, neurobiologicznych, psychologicznych i środowiskowych. Zrozumienie tego jest kluczowe, aby raz na zawsze obalić mit o "słabym charakterze" i zacząć traktować depresję jako realne schorzenie, które wymaga profesjonalnego leczenia.
Biologia w roli głównej: co dzieje się w mózgu osoby z depresją?
Wiele badań naukowych potwierdza, że depresja ma silne podłoże biologiczne. Istnieją predyspozycje genetyczne jeśli ktoś w rodzinie chorował na depresję, ryzyko jej wystąpienia u nas jest większe. Kluczową rolę odgrywają również zaburzenia w poziomie neuroprzekaźników w mózgu, takich jak serotonina, dopamina i noradrenalina, które odpowiadają za nastrój, motywację i odczuwanie przyjemności. Zmiany hormonalne, na przykład te związane z chorobami tarczycy czy stresem (kortyzol), również mogą przyczyniać się do rozwoju depresji. Ponadto, obserwuje się nieprawidłowości w budowie i funkcjonowaniu niektórych obszarów mózgu, zwłaszcza tych odpowiedzialnych za regulację emocji i przetwarzanie informacji. To wszystko pokazuje, że depresja to nie "wymyślony" stan, ale realna dysfunkcja układu nerwowego.
Psychologiczne i środowiskowe czynniki ryzyka: kto jest najbardziej narażony?
Oprócz czynników biologicznych, istnieją również liczne czynniki psychologiczne i środowiskowe, które zwiększają ryzyko zachorowania na depresję. Często to właśnie one są "wyzwalaczem" dla osób z biologicznymi predyspozycjami.
- Traumatyczne wydarzenia: Utrata bliskiej osoby, rozwód, poważna choroba, wypadek, doświadczenie przemocy czy molestowania.
- Przewlekły stres: Długotrwałe obciążenie w pracy, problemy finansowe, trudne relacje rodzinne.
- Choroby somatyczne: Choroby tarczycy, nowotwory, cukrzyca, choroby autoimmunologiczne fizyczne cierpienie i zmiany w funkcjonowaniu organizmu mogą wywołać depresję.
- Czynniki osobowościowe: Niska samoocena, perfekcjonizm, tendencja do ruminacji (przeżuwania negatywnych myśli), pesymistyczny styl myślenia.
- Izolacja społeczna: Brak wsparcia ze strony bliskich, samotność.
- Używanie substancji psychoaktywnych: Alkohol i narkotyki mogą maskować objawy, ale także wywoływać lub pogłębiać depresję.
Droga do zdrowia: diagnoza i leczenie depresji w Polsce
Dobrą wiadomością jest to, że depresja jest chorobą uleczalną. Im wcześniej zostanie zdiagnozowana i podjęte zostanie leczenie, tym większe są szanse na pełny powrót do zdrowia i zapobieganie nawrotom. Ważne jest, aby pamiętać, że szukanie pomocy to akt odwagi, a nie słabości.
Od lekarza pierwszego kontaktu do psychiatry: jak wygląda ścieżka diagnostyczna?
Pierwszym krokiem w diagnostyce depresji często jest wizyta u lekarza rodzinnego (lekarza pierwszego kontaktu). To on może wstępnie ocenić stan pacjenta, wykluczyć inne przyczyny objawów (np. niedoczynność tarczycy) i w razie potrzeby wystawić skierowanie do specjalisty psychiatry lub psychologa. Psychiatra jest lekarzem, który stawia diagnozę i może przepisać leki, natomiast psycholog zajmuje się psychoterapią i wsparciem psychologicznym. Często najlepsze efekty przynosi współpraca obu specjalistów.
Farmakoterapia i psychoterapia: metody, które najskuteczniej działają razem
Podstawowymi i najskuteczniejszymi metodami leczenia depresji są farmakoterapia i psychoterapia. Leki przeciwdepresyjne, głównie z grupy SSRI (selektywne inhibitory wychwytu zwrotnego serotoniny), pomagają wyrównać poziom neuroprzekaźników w mózgu, co prowadzi do poprawy nastroju, zmniejszenia lęku i przywrócenia energii. Ważne jest, aby przyjmować je regularnie i zgodnie z zaleceniami lekarza, a efekty często pojawiają się po kilku tygodniach.
Psychoterapia, najczęściej w nurcie poznawczo-behawioralnym (CBT), pomaga pacjentom identyfikować i zmieniać negatywne wzorce myślenia i zachowania, rozwijać strategie radzenia sobie ze stresem oraz budować zdrowsze relacje. Uczy, jak rozpoznawać sygnały nawrotu choroby i jak im przeciwdziałać. W przypadkach ciężkiej depresji, szczególnie z myślami samobójczymi, konieczna może być hospitalizacja, która zapewnia intensywną opiekę i bezpieczeństwo.
Z mojego doświadczenia wynika, że najlepsze i najtrwalsze efekty przynosi połączenie obu tych metod. Farmakoterapia często szybko łagodzi najcięższe objawy, dając pacjentowi siłę i motywację do podjęcia pracy terapeutycznej, która z kolei uczy długoterminowych strategii radzenia sobie z chorobą.
Leczenie na NFZ kontra prywatne: co musisz wiedzieć o dostępnych opcjach?
W Polsce leczenie depresji jest dostępne zarówno w ramach Narodowego Funduszu Zdrowia, jak i prywatnie. Leczenie na NFZ jest bezpłatne, ale niestety często wiąże się z dłuższym czasem oczekiwania na wizytę, zwłaszcza na psychoterapię. Dostępność specjalistów i czas oczekiwania mogą się różnić w zależności od regionu.
Leczenie prywatne oferuje szybszy dostęp do specjalistów i większą elastyczność w wyborze terapeuty, ale wiąże się z kosztami. Niezależnie od wybranej ścieżki, najważniejsze jest, aby szukać pomocy u wykwalifikowanych i doświadczonych specjalistów. Pamiętajmy, że zdrowie psychiczne jest tak samo ważne jak fizyczne i warto w nie inwestować.
Przeczytaj również: Schizofrenia: choroba psychiczna czy mit? Prawda o "rozszczepieniu umysłu"
Przełamywanie tabu: dlaczego formalne uznanie depresji za chorobę jest tak ważne?
Formalne uznanie depresji za chorobę, a nie "fanaberię" czy "słabość charakteru", jest kluczowe dla przełamywania stygmatyzacji, która często powstrzymuje chorych przed szukaniem pomocy. To pierwszy krok do budowania świadomości społecznej i empatii wobec osób cierpiących.
Walka ze stygmatyzacją: jak mity i stereotypy krzywdzą osoby chore?
Mimo rosnącej świadomości, choroby psychiczne w Polsce wciąż są tematem tabu. Mity i stereotypy, takie jak przekonanie, że depresja to "fanaberia", "wymysł" czy "oznaka słabości", głęboko ranią osoby chore i co gorsza, powstrzymują je przed szukaniem profesjonalnej pomocy. Obawa przed oceną, odrzuceniem czy utratą pracy sprawia, że wielu ludzi cierpi w milczeniu. Szacuje się, że na depresję choruje około 1,2 miliona Polaków, a statystyki NFZ wskazują na stały wzrost liczby pacjentów korzystających ze świadczeń z powodu depresji. Co więcej, kobiety chorują na depresję nawet dwukrotnie częściej niż mężczyźni. Te liczby pokazują skalę problemu i podkreślają, jak ważne jest otwarte mówienie o depresji i destygmatyzacja.Uznanie depresji za chorobę, a nie "fanaberię" czy "słabość charakteru", jest kluczowe dla przełamywania stygmatyzacji, która często powstrzymuje chorych przed szukaniem pomocy.
Jak mądrze wspierać bliską osobę? Konkretne porady
Jeśli masz w swoim otoczeniu osobę cierpiącą na depresję, Twoje wsparcie może być nieocenione. Pamiętaj, że nie musisz być terapeutą, ale możesz być empatycznym i obecnym towarzyszem.
- Słuchaj aktywnie: Daj osobie chorej przestrzeń do mówienia o swoich uczuciach bez oceniania czy bagatelizowania. Czasem samo wysłuchanie jest najlepszą pomocą.
- Unikaj rad typu "weź się w garść": Takie stwierdzenia są krzywdzące i pokazują niezrozumienie choroby. Depresja to nie kwestia woli.
- Zachęcaj do szukania profesjonalnej pomocy: Delikatnie, ale konsekwentnie sugeruj wizytę u lekarza rodzinnego, psychiatry lub psychologa. Możesz nawet zaproponować, że pójdziesz z nią na pierwszą wizytę.
- Bądź obecny: Nawet jeśli osoba chora wycofuje się, pokazuj, że jesteś obok. Proponuj wspólne, spokojne aktywności, takie jak spacer czy obejrzenie filmu, bez naciskania.
- Pomóż w codziennych obowiązkach: Czasem nawet proste czynności, jak zrobienie zakupów czy ugotowanie posiłku, mogą być dla osoby z depresją ogromnym wyzwaniem.
- Dbaj o siebie: Wspieranie osoby z depresją może być wyczerpujące. Pamiętaj o własnym dobrostanie i szukaj wsparcia dla siebie.
- Edukuj się: Im więcej wiesz o depresji, tym lepiej możesz zrozumieć i wspierać bliską osobę.
Zrozumienie to pierwszy krok: jak rozmawiać o depresji, by realnie pomagać?
Otwarta i świadoma rozmowa o depresji to kluczowy element w procesie pomocy i destygmatyzacji. Zrozumienie, że depresja to poważna, medycznie uznana choroba, a nie oznaka słabości, pozwala na budowanie empatii i oferowanie realnego wsparcia. Pamiętajmy, że nikt nie wybiera depresji, ale każdy może wybrać drogę do zdrowia a my, jako społeczeństwo, możemy pomóc w jej odnalezieniu, poprzez edukację, akceptację i dostęp do profesjonalnej pomocy.

