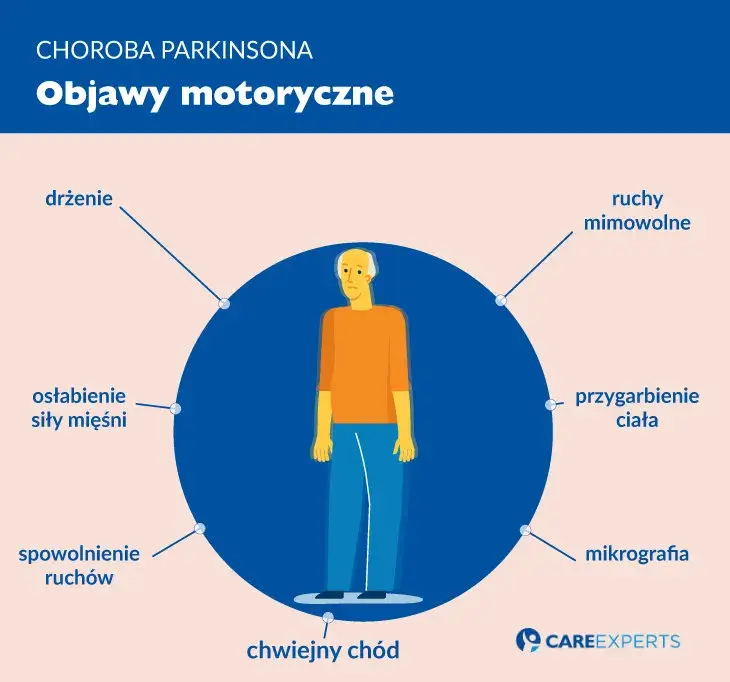
Choroba Parkinsona to schorzenie, które często kojarzymy przede wszystkim z objawami ruchowymi, takimi jak drżenie, sztywność czy spowolnienie. Jednakże, jak pokazuje moje doświadczenie, to znacznie więcej niż tylko problemy z poruszaniem się. Wiele osób, zarówno pacjentów, jak i ich bliskich, nie zdaje sobie sprawy, że choroba ta niesie ze sobą również liczne i często niedoceniane problemy natury psychicznej. Zrozumienie tych objawów jest absolutnie kluczowe dla poprawy jakości życia pacjentów i ich rodzin, ponieważ odpowiednie rozpoznanie i leczenie mogą znacząco ulżyć w cierpieniu.
Objawy psychiczne w chorobie Parkinsona są częste i złożone poznaj ich rodzaje i skuteczne metody radzenia sobie
- Objawy psychiczne dotykają znaczną część pacjentów z chorobą Parkinsona: depresja 30-50%, zaburzenia lękowe do 68%, a objawy psychotyczne 20-40%.
- Najczęściej występują zaburzenia nastroju (depresja, apatia), lękowe, psychotyczne (omamy wzrokowe), poznawcze (spowolnienie, otępienie), snu oraz kontroli impulsów.
- Przyczyny są złożone i obejmują zmiany neurochemiczne w mózgu, skutki uboczne leków dopaminergicznych oraz reakcję psychologiczną na diagnozę i postęp choroby.
- Diagnoza wymaga współpracy neurologa, psychiatry i psychologa, z wykorzystaniem wywiadu i specjalistycznych testów neuropsychologicznych.
- Leczenie jest kompleksowe: farmakoterapia (leki przeciwdepresyjne, neuroleptyki, inhibitory acetylocholinoesterazy), psychoterapia (CBT), grupy wsparcia, rehabilitacja i aktywność fizyczna.
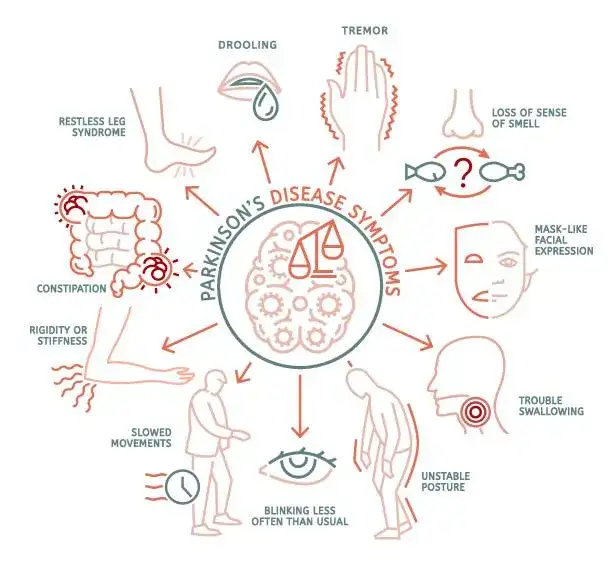
Choroba Parkinsona to więcej niż drżenie rąk: Zrozumieć objawy psychiczne i ich źródła
Kiedy mówimy o chorobie Parkinsona, zazwyczaj na myśl przychodzą nam charakterystyczne objawy ruchowe. Jednak rzeczywistość jest znacznie bardziej złożona. Choroba Parkinsona ma szerokie spektrum objawów pozaruchowych, a problemy psychiczne są jednymi z najczęstszych i najbardziej obciążających. Z mojego doświadczenia wynika, że to właśnie one często najbardziej wpływają na jakość życia pacjentów i ich bliskich. Statystyki są alarmujące: depresja dotyka około 30-50% pacjentów, zaburzenia lękowe mogą występować nawet u 68% chorych, a objawy psychotyczne, takie jak omamy wzrokowe, pojawiają się u 20-40% osób z chorobą Parkinsona, z ryzykiem sięgającym 50% w trakcie trwania choroby. Te liczby pokazują, jak powszechne i istotne są te wyzwania.
Dlaczego psychika cierpi? Zrozumieć zmiany w chemii mózgu pacjenta
Zastanawiamy się, dlaczego choroba Parkinsona tak mocno wpływa na psychikę. Odpowiedź leży w złożonych zmianach neurochemicznych w mózgu. Nie chodzi tylko o niedobór dopaminy, który jest kluczowy dla objawów ruchowych. Proces chorobowy prowadzi również do deficytów innych neuroprzekaźników, takich jak serotonina i noradrenalina. Te substancje są absolutnie kluczowe dla regulacji nastroju, procesów poznawczych i ogólnego samopoczucia psychicznego. Ich niedobory bezpośrednio przekładają się na pojawienie się depresji, lęku czy apatii, co jest dla mnie jako specjalisty bardzo wyraźnym sygnałem, że leczenie musi być holistyczne.Leki, stres, a może sama choroba? Trzy główne źródła problemów psychicznych
Objawy psychiczne w chorobie Parkinsona nie mają jednej przyczyny. To skomplikowana interakcja kilku czynników, które wzajemnie na siebie oddziałują. W mojej praktyce wyróżniam trzy główne kategorie źródeł tych problemów:- Zmiany neurochemiczne wynikające bezpośrednio z procesu chorobowego: Jak już wspomniałam, uszkodzenia neuronów i niedobory neuroprzekaźników, takich jak dopamina, serotonina i noradrenalina, są bezpośrednią przyczyną wielu objawów psychicznych, niezależnie od stosowanego leczenia. To po prostu część samej choroby.
- Skutki uboczne leków dopaminergicznych: Leki stosowane w leczeniu choroby Parkinsona, zwłaszcza agoniści dopaminy, mogą niestety wywoływać szereg niepożądanych efektów. Należą do nich psychozy (np. omamy) czy zaburzenia kontroli impulsów, takie jak patologiczny hazard czy hiperseksualność. To bardzo ważne, aby pacjenci i ich opiekunowie byli świadomi tych potencjalnych skutków.
- Reakcja psychologiczna na diagnozę, postępującą niepełnosprawność i utratę niezależności: Diagnoza choroby Parkinsona to dla wielu osób ogromny szok. Perspektywa postępującej niepełnosprawności, utraty samodzielności i konieczności polegania na innych generuje ogromny stres, lęk i smutek, co może prowadzić do rozwoju depresji czy zaburzeń lękowych. To naturalna, choć niezwykle trudna, reakcja na zmieniającą się rzeczywistość.
Niewidoczne oblicze choroby: Jakie objawy psychiczne mogą się pojawić?
Objawy psychiczne w chorobie Parkinsona są niezwykle różnorodne i mogą znacząco wpływać na codzienne życie pacjenta, a także na funkcjonowanie całej rodziny. Zrozumienie ich specyfiki jest kluczowe, by móc je rozpoznać i szukać odpowiedniej pomocy. Przyjrzyjmy się bliżej najczęściej występującym problemom.
Depresja i apatia: Kiedy brakuje radości i motywacji do działania
Depresja jest jednym z najczęstszych i często najwcześniejszych objawów choroby Parkinsona, nierzadko wyprzedzającym nawet objawy ruchowe. Pacjenci często doświadczają anhedonii, czyli niezdolności do odczuwania przyjemności z czynności, które wcześniej sprawiały im radość. Towarzyszy temu smutek, poczucie beznadziei, zaburzenia snu i apetytu. Równie często pojawia się apatia brak motywacji do działania, obojętność, trudność w inicjowaniu jakichkolwiek aktywności. Może to być mylone z lenistwem, ale jest to objaw chorobowy, który znacząco utrudnia codzienne funkcjonowanie i wymaga zrozumienia oraz wsparcia.
Nieustanny lęk i ataki paniki: Jak rozpoznać zaburzenia lękowe w przebiegu Parkinsona?
Zaburzenia lękowe są kolejnym powszechnym problemem. Pacjenci mogą doświadczać ataków paniki, uogólnionego lęku, który towarzyszy im przez większość czasu, a także fobii społecznych, które prowadzą do unikania kontaktów z ludźmi. Co istotne, lęk często nasila się w okresach "off", czyli wtedy, gdy leki dopaminergiczne przestają działać, a objawy ruchowe stają się bardziej nasilone. To pokazuje silny związek między stanem fizycznym a psychicznym. Lęk może być paraliżujący i znacząco ograniczać aktywność pacjenta.
Halucynacje i urojenia: Gdy umysł płata figle co to oznacza i co robić?
Objawy psychotyczne, choć mniej powszechne niż depresja czy lęk, występują u znaczącej części pacjentów (20-40%). Najczęściej są to omamy wzrokowe, czyli widzenie rzeczy, których w rzeczywistości nie ma postaci, zwierząt, cieni. Rzadziej pojawiają się iluzje (błędna interpretacja rzeczywistych bodźców) czy urojenia, czyli fałszywe przekonania, np. o niewierności partnera czy byciu okradanym. Te objawy są niezwykle trudne zarówno dla pacjenta, jak i dla jego bliskich, wymagając natychmiastowej konsultacji z lekarzem w celu modyfikacji leczenia.
Problemy z pamięcią i myśleniem: Od łagodnych zaburzeń po ryzyko otępienia
Choroba Parkinsona wpływa również na funkcje poznawcze. Wielu pacjentów doświadcza spowolnienia myślenia (bradyfrenia), problemów z koncentracją, planowaniem i pamięcią. Początkowo są to łagodne zaburzenia, ale w zaawansowanym stadium choroby, u około 20-30% pacjentów, może rozwinąć się otępienie. To kolejny aspekt, który wymaga uwagi i regularnej oceny neuropsychologicznej, aby wdrożyć odpowiednie strategie wsparcia i leczenia.
Bezsenne noce i koszmary: Wpływ choroby Parkinsona na jakość snu
Zaburzenia snu są niezwykle powszechne i mogą znacząco pogarszać jakość życia. Pacjenci często cierpią na bezsenność, mają żywe, intensywne sny, a także koszmary. Charakterystycznym objawem jest zaburzenie zachowania w fazie snu REM (RBD), polegające na gwałtownych ruchach, krzykach czy wokalizacji podczas snu, co może być niebezpieczne zarówno dla pacjenta, jak i dla osoby śpiącej obok. Problemy ze snem nasilają zmęczenie i mogą pogarszać inne objawy psychiczne.
Utrata kontroli nad impulsami: Ryzykowne zachowania, o których trzeba wiedzieć
Zaburzenia kontroli impulsów to specyficzny problem, który może pojawić się jako skutek uboczny leczenia, zwłaszcza agonistami dopaminy. Pacjenci mogą rozwijać kompulsywne, ryzykowne zachowania, nad którymi tracą kontrolę. Przykłady obejmują:
- Patologiczny hazard: Niepohamowana potrzeba grania, prowadząca do poważnych problemów finansowych.
- Hiperseksualność: Zwiększone, często niekontrolowane, zainteresowanie seksem.
- Kompulsywne zakupy: Niepohamowana potrzeba kupowania, często zbędnych rzeczy.
- Kompulsywne objadanie się: Niepohamowane jedzenie, często w dużych ilościach.
Te zachowania są niezwykle trudne dla pacjentów i ich rodzin, często prowadząc do poczucia wstydu i ukrywania problemu. Kluczowe jest otwarte mówienie o nich z lekarzem.

Jak rozpoznać problem? Kluczowe sygnały dla pacjentów i ich opiekunów
Wczesne rozpoznanie objawów psychicznych w chorobie Parkinsona jest niezwykle ważne, aby jak najszybciej wdrożyć odpowiednie leczenie i wsparcie. Często jednak bywa to trudne, ponieważ objawy te mogą być subtelne lub mylone z innymi aspektami choroby. Jako specjalista, zawsze podkreślam znaczenie czujności zarówno ze strony pacjentów, jak i ich bliskich.
Kiedy objawy psychiczne mylą się z ruchowymi? Na co zwrócić szczególną uwagę?
Jedną z głównych trudności diagnostycznych jest nakładanie się objawów psychicznych na ruchowe. Na przykład, maskowata twarz, charakterystyczna dla choroby Parkinsona, może być mylona z apatią czy smutkiem, nawet jeśli pacjent wewnętrznie nie odczuwa tych emocji. Spowolnienie ruchowe może być interpretowane jako brak motywacji. Dlatego tak ważne jest, aby zwracać uwagę na spójność zachowań i odczuć. Czy pacjent faktycznie stracił zainteresowanie hobby? Czy oprócz spowolnienia ruchowego, wyraża również poczucie beznadziei? Opiekunowie powinni zwracać uwagę na wszelkie zmiany w zachowaniu, nastroju, zainteresowaniach, wzorcach snu czy apetycie, które utrzymują się przez dłuższy czas i nie są typowe dla danej osoby.
Rola neurologa i psychiatry: Jak wygląda profesjonalna diagnoza w Polsce?
Profesjonalna diagnoza objawów psychicznych w chorobie Parkinsona w Polsce wymaga interdyscyplinarnej współpracy. Kluczową rolę odgrywa neurolog, który prowadzi leczenie choroby podstawowej, ale niezbędna jest również konsultacja z psychiatrą i psychologiem. Proces diagnostyczny zazwyczaj obejmuje:
- Dokładny wywiad z pacjentem i opiekunem: To podstawa, pozwalająca zebrać informacje o zmianach w nastroju, zachowaniu, funkcjonowaniu poznawczym i wzorcach snu. Często bliscy zauważają subtelne zmiany, których sam pacjent nie jest świadomy.
- Specjalistyczne skale oceny: Istnieją standaryzowane kwestionariusze i skale, które pomagają obiektywnie ocenić nasilenie depresji (np. Skala Depresji Hamiltona), lęku czy objawów psychotycznych.
- Testy neuropsychologiczne: Psycholog może przeprowadzić szczegółowe testy, takie jak np. test MoCA (Montreal Cognitive Assessment), aby ocenić funkcje poznawcze, takie jak pamięć, koncentracja, zdolności językowe czy planowanie. Pomaga to odróżnić łagodne zaburzenia poznawcze od początków otępienia.
Taka kompleksowa ocena pozwala postawić trafną diagnozę i zaplanować skuteczne leczenie.
Jest pomoc! Skuteczne metody leczenia objawów psychicznych w chorobie Parkinsona
Chociaż objawy psychiczne w chorobie Parkinsona są trudne i często obciążające, chcę podkreślić, że istnieją skuteczne metody radzenia sobie z nimi. Ważne jest, aby nie poddawać się i aktywnie szukać pomocy. Leczenie jest kompleksowe i obejmuje zarówno farmakoterapię, jak i terapie niefarmakologiczne, które wspólnie mogą znacząco poprawić jakość życia.
Terapia szyta na miarę: Od leków antydepresyjnych po modyfikację leczenia choroby podstawowej
Leczenie farmakologiczne jest często niezbędne, zwłaszcza w przypadku nasilonych objawów. Wybór leków zależy od rodzaju i nasilenia problemów:
- Selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI): Są to leki pierwszego rzutu w leczeniu depresji i zaburzeń lękowych u pacjentów z chorobą Parkinsona. Są zazwyczaj dobrze tolerowane i skuteczne.
- Nietypowe leki neuroleptyczne: W przypadku objawów psychotycznych, takich jak halucynacje czy urojenia, stosuje się leki takie jak klozapina czy kwetiapina. Ich stosowanie wymaga jednak dużej ostrożności i ścisłej kontroli lekarskiej ze względu na potencjalne interakcje z lekami dopaminergicznymi i ryzyko nasilenia objawów ruchowych.
- Inhibitory acetylocholinoesterazy: W przypadku rozwoju otępienia, leki takie jak rywastygmina mogą pomóc w poprawie funkcji poznawczych i spowolnieniu postępu demencji.
- Modyfikacja leczenia podstawowego choroby Parkinsona: Czasami wystarczy drobna zmiana dawkowania lub rodzaju leku dopaminergicznego, aby zredukować objawy psychiczne, zwłaszcza te związane z psychozami czy zaburzeniami kontroli impulsów. To zawsze jest rozważane przez neurologa.
Nie tylko farmakologia: Moc psychoterapii, grup wsparcia i rehabilitacji
Leczenie farmakologiczne to tylko część strategii. Terapie niefarmakologiczne odgrywają równie ważną rolę:
- Psychoterapia: Szczególnie skuteczna jest psychoterapia poznawczo-behawioralna (CBT), która pomaga pacjentom zmieniać negatywne wzorce myślenia i zachowania, co jest niezwykle pomocne w leczeniu depresji i lęku.
- Grupy wsparcia: Dają pacjentom i ich rodzinom możliwość dzielenia się doświadczeniami, uzyskania wsparcia emocjonalnego i praktycznych porad od osób, które przechodzą przez podobne wyzwania. To nieocenione źródło siły.
- Rehabilitacja: Fizjoterapia, terapia zajęciowa i logopedia nie tylko poprawiają funkcje ruchowe, ale także wpływają pozytywnie na nastrój i poczucie sprawczości pacjenta.
- Nowoczesne metody: W niektórych przypadkach, np. gdy objawy są oporne na leczenie, rozważa się przezczaszkową stymulację magnetyczną (rTMS) lub głęboką stymulację mózgu (DBS). Chociaż DBS jest znana głównie z poprawy funkcji ruchowych, może również pozytywnie wpływać na nastrój i redukować objawy depresji.
Aktywność fizyczna i dieta: Jak styl życia wpływa na zdrowie psychiczne?
Nie mogę przecenić znaczenia zdrowego stylu życia. Regularna aktywność fizyczna, dostosowana do możliwości pacjenta, ma udowodniony pozytywny wpływ na nastrój, redukcję lęku i poprawę jakości snu. Nawet krótkie spacery, ćwiczenia w domu czy joga mogą zdziałać cuda. Równie ważna jest odpowiednia dieta, bogata w składniki odżywcze, które wspierają funkcjonowanie mózgu. Unikanie przetworzonej żywności i dbanie o nawodnienie to proste kroki, które każdy może podjąć, aby wesprzeć swoje zdrowie psychiczne.

Życie z psychicznym ciężarem Parkinsona: Praktyczne porady dla chorych i ich bliskich
Życie z chorobą Parkinsona, zwłaszcza gdy towarzyszą jej objawy psychiczne, jest ogromnym wyzwaniem. Jednak z odpowiednim wsparciem i strategiami można nauczyć się radzić sobie z tymi trudnościami i poprawić jakość życia. Moje porady mają na celu pomóc zarówno pacjentom, jak i ich bliskim w tej niełatwej drodze.
Jak wspierać bliską osobę? Komunikacja i zrozumienie w rodzinie
Dla opiekunów i członków rodziny rola wsparcia jest nieoceniona. Kluczem jest otwarta komunikacja, empatia i zrozumienie, że objawy psychiczne są częścią choroby, a nie wynikiem złej woli czy lenistwa. Oto kilka praktycznych wskazówek:
- Słuchaj aktywnie: Daj bliskiej osobie przestrzeń do wyrażania swoich uczuć, nawet jeśli są trudne. Nie oceniaj, po prostu bądź obecny.
- Edukuj się: Im więcej wiesz o objawach psychicznych choroby Parkinsona, tym łatwiej będzie Ci je zrozumieć i odpowiednio zareagować.
- Zachęcaj do aktywności: Delikatnie motywuj do angażowania się w hobby, spotkań towarzyskich czy aktywności fizycznej, ale bez nacisku.
- Obserwuj i informuj lekarza: Bądź czujny na wszelkie zmiany w zachowaniu, nastroju czy wzorcach snu i regularnie dziel się tymi obserwacjami z lekarzem prowadzącym.
- Dbaj o siebie: Pamiętaj, że opieka nad chorym jest wyczerpująca. Szukaj własnego wsparcia, odpoczywaj i nie bój się prosić o pomoc.
Codzienne strategie na poprawę nastroju i radzenie sobie z lękiem
Pacjenci również mogą aktywnie działać na rzecz poprawy swojego samopoczucia psychicznego. Oto kilka strategii, które często polecam:
- Utrzymuj rutynę: Regularny harmonogram dnia, w tym stałe pory snu i posiłków, może pomóc w stabilizacji nastroju i redukcji lęku.
- Małe cele: Zamiast stawiać sobie wielkie wyzwania, skup się na małych, osiągalnych celach każdego dnia. Sukcesy, nawet te drobne, budują poczucie sprawczości.
- Techniki relaksacyjne: Ćwiczenia oddechowe, medytacja, mindfulness czy słuchanie spokojnej muzyki mogą pomóc w opanowaniu lęku i poprawie nastroju.
- Aktywność fizyczna: Nawet krótka, codzienna aktywność, dostosowana do Twoich możliwości, może znacząco poprawić samopoczucie.
- Pielęgnuj kontakty społeczne: Nie izoluj się. Rozmowy z przyjaciółmi, rodziną czy udział w grupach wsparcia są niezwykle ważne dla zdrowia psychicznego.
- Hobby i pasje: Kontynuuj lub odkrywaj nowe zainteresowania. Angażowanie się w coś, co sprawia przyjemność, jest doskonałym antidotum na apatię i depresję.
Przeczytaj również: Narcyzm: choroba czy cecha? Rozróżnij NPD i znajdź pomoc
Gdzie szukać wiarygodnych informacji i wsparcia w Polsce?
W Polsce istnieje wiele miejsc, gdzie pacjenci z chorobą Parkinsona i ich bliscy mogą znaleźć wiarygodne informacje i profesjonalne wsparcie. Nie wahaj się z nich korzystać:
- Fundacje i stowarzyszenia pacjentów: Organizacje takie jak Fundacja Choroby Parkinsona czy Polskie Stowarzyszenie Osób z Chorobą Parkinsona oferują wsparcie, edukację i organizują grupy wsparcia.
- Poradnie neurologiczne i psychiatryczne: Specjaliści w tych placówkach są pierwszym punktem kontaktu w przypadku objawów psychicznych.
- Poradnie zdrowia psychicznego: Oferują dostęp do psychiatrów, psychologów i psychoterapeutów, którzy specjalizują się w leczeniu zaburzeń nastroju i lęku.
- Wiarygodne strony internetowe i publikacje: Szukaj informacji na stronach organizacji medycznych, uniwersytetów czy renomowanych klinik, które publikują rzetelne, oparte na dowodach naukowych treści.