ADHD to zaburzenie neurorozwojowe kluczowe fakty o jego klasyfikacji medycznej
- ADHD jest formalnie klasyfikowane jako zaburzenie neurorozwojowe, a nie choroba psychiczna, zgodnie z DSM-5 i ICD-11.
- Termin "zaburzenie" (disorder) podkreśla przewlekły charakter stanu, z którym się żyje, w przeciwieństwie do "choroby", która często implikuje wyleczenie.
- Podłoże ADHD jest neurobiologiczne, związane z funkcjonowaniem mózgu i neuroprzekaźników, a także czynnikami genetycznymi.
- Precyzyjne nazewnictwo jest kluczowe, aby uniknąć stygmatyzacji i lepiej zrozumieć naturę ADHD.
- Objawy ADHD u dorosłych mogą być subtelne i często dotyczą problemów z funkcjami wykonawczymi, takimi jak planowanie czy organizacja.
- Diagnoza i wsparcie w Polsce obejmują farmakoterapię, psychoedukację i terapię, choć dostępność specjalistów może być zróżnicowana.
Dlaczego pytanie "ADHD to choroba psychiczna?" jest kluczowe?
Pytanie o to, czy ADHD jest chorobą psychiczną, wykracza poza czysto akademicką debatę. Ma ono fundamentalne znaczenie dla osób z diagnozą, ich bliskich, a także dla całego społeczeństwa. Precyzyjne zrozumienie klasyfikacji ADHD pozwala na uniknięcie stygmatyzacji, która wciąż jest niestety silnie związana z zaburzeniami psychicznymi. Kiedy wiemy, że ADHD to stan neurorozwojowy, łatwiej jest zaakceptować jego naturę, szukać odpowiedniego wsparcia i budować środowisko pełne zrozumienia, a nie oceny.
Jak słowa kształtują nasze postrzeganie: "choroba" vs "zaburzenie"
W medycynie, a zwłaszcza w kontekście zdrowia psychicznego, rozróżnienie między "chorobą" a "zaburzeniem" jest istotne. Termin "choroba" często odnosi się do procesu, który ma swój początek, przebieg i potencjalne wyleczenie myślimy o niej jako o czymś, co można "przejść" i z czego można się "wyleczyć". Z kolei "zaburzenie" (ang. disorder) opisuje przewlekły wzorzec objawów i zachowań, który powoduje klinicznie istotne cierpienie lub upośledzenie funkcjonowania. ADHD jest uznawane za taki właśnie stan coś, z czym się żyje i co wymaga zarządzania, a nie chorobę, którą można po prostu wyleczyć. Ta precyzja terminologiczna pomaga zrozumieć, że ADHD to część funkcjonowania danej osoby, a nie przejściowa dolegliwość.
Kontekst polski: dlaczego wciąż zadajemy to pytanie?
W Polsce, mimo rosnącej świadomości na temat ADHD, zwłaszcza u dorosłych, pytanie o jego klasyfikację wciąż pojawia się bardzo często. Wynika to z kilku przyczyn. Po pierwsze, świadomość na temat ADHD u dorosłych jest stosunkowo nowa, a wiele osób dopiero teraz odkrywa, że ich życiowe trudności mają konkretne podłoże. Po drugie, w polskim społeczeństwie wciąż utrzymuje się wysoki poziom stygmatyzacji związanej z wszelkimi problemami psychicznymi. Nazwanie ADHD "chorobą psychiczną" może budzić lęk, wstyd i opór przed szukaniem pomocy. Dlatego tak ważne jest edukowanie i wyjaśnianie, że ADHD to zaburzenie neurorozwojowe, a nie coś, czego należy się wstydzić czy co można "przejść" dzięki silnej woli.
ADHD w świetle nauki: czym jest naprawdę?
Zgodnie z aktualną wiedzą medyczną, ADHD (Zespół nadpobudliwości psychoruchowej z deficytem uwagi) jest zaburzeniem neurorozwojowym. Oznacza to, że nie jest to klasyczna choroba psychiczna w rozumieniu, w jakim mówimy np. o depresji czy schizofrenii, choć oczywiście może współwystępować z innymi zaburzeniami psychicznymi. Jego podłoże leży w odmiennym funkcjonowaniu mózgu, które rozwija się już we wczesnym dzieciństwie i wpływa na różne aspekty życia.
Co mówią najważniejsze klasyfikacje: DSM-5 i ICD-11?
Dwie najważniejsze klasyfikacje medyczne na świecie DSM-5 (Diagnostic and Statistical Manual of Mental Disorders, wydany przez Amerykańskie Towarzystwo Psychiatryczne) oraz ICD-11 (International Classification of Diseases, wydany przez Światową Organizację Zdrowia) są zgodne w kwestii klasyfikacji ADHD. W obu systemach ADHD znajduje się w grupie zaburzeń neurorozwojowych. Ta kategoria obejmuje stany, które charakteryzują się deficytami w rozwoju, prowadzącymi do upośledzenia funkcjonowania osobistego, społecznego, akademickiego lub zawodowego, a ich początek ma miejsce w okresie rozwojowym. To kluczowa informacja, która jednoznacznie odpowiada na pytanie o naturę ADHD.
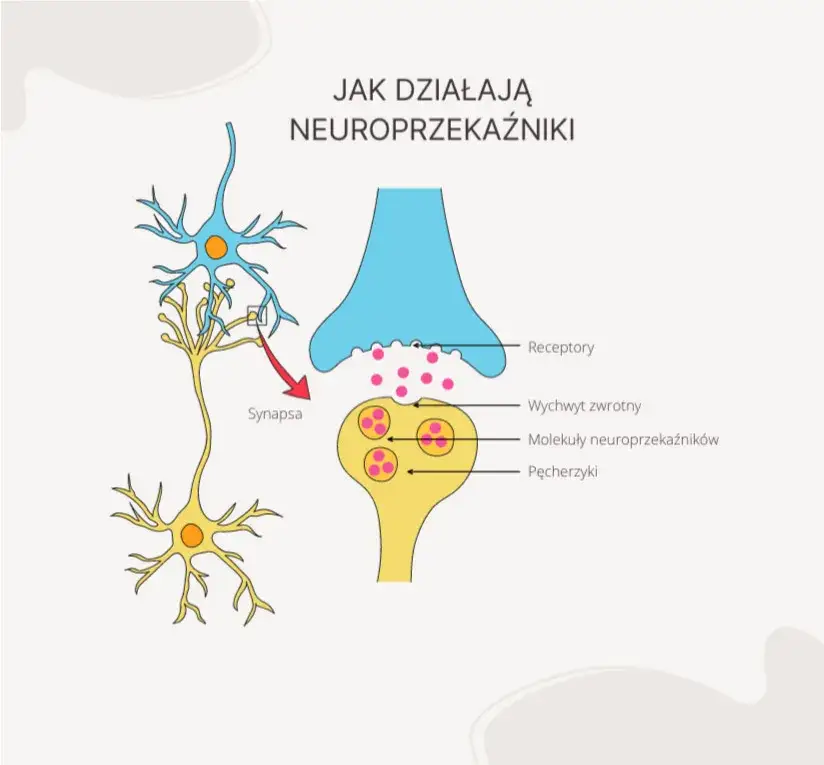
Mózg z ADHD: jak działa inaczej i dlaczego to nie jest "wina" charakteru
Podstawą ADHD jest silne podłoże neurobiologiczne. Badania pokazują, że mózg osoby z ADHD działa nieco inaczej niż mózg osoby neurotypowej. Kluczową rolę odgrywają tu neuroprzekaźniki, zwłaszcza dopamina i noradrenalina, które są odpowiedzialne za regulację uwagi, motywacji, nagrody i kontroli impulsów. U osób z ADHD często obserwuje się niedobór lub nieprawidłowe działanie tych neuroprzekaźników w niektórych obszarach mózgu, szczególnie w korze przedczołowej, odpowiedzialnej za funkcje wykonawcze. To właśnie te różnice w budowie i funkcjonowaniu mózgu prowadzą do obserwowanych objawów. Dlatego tak ważne jest zrozumienie, że ADHD to nie kwestia złej woli, lenistwa czy braku charakteru, ale realne różnice w neurobiologii.
Rola genetyki: czy ADHD jest dziedziczne?
Tak, czynniki genetyczne odgrywają kluczową rolę w powstawaniu ADHD. Badania nad bliźniętami i rodzinami jasno wskazują, że ADHD jest silnie dziedziczne szacuje się, że geny odpowiadają za około 70-80% przypadków. Oznacza to, że jeśli jeden z rodziców ma ADHD, istnieje znacznie większe prawdopodobieństwo, że dziecko również będzie miało to zaburzenie. Nie jest to jednak dziedziczenie w prosty sposób jednego genu, ale raczej złożona interakcja wielu genów, które wpływają na rozwój i funkcjonowanie mózgu. Zrozumienie tego aspektu pomaga wielu osobom zdiagnozowanym w dorosłości zrozumieć swoje życiowe doświadczenia i często prowadzi do diagnozy u ich dzieci lub rodziców.
Choroba psychiczna a zaburzenie neurorozwojowe: kluczowe różnice
Czym charakteryzuje się choroba psychiczna?
Choroby psychiczne to szeroka kategoria stanów, które charakteryzują się znacznym upośledzeniem myślenia, nastroju, zachowania lub percepcji. Często mają one początek w różnych okresach życia, mogą być wywołane przez czynniki genetyczne, biologiczne, środowiskowe lub psychologiczne, a ich przebieg bywa epizodyczny lub przewlekły. Przykłady to depresja, zaburzenia lękowe, schizofrenia czy choroba afektywna dwubiegunowa. Wiele z nich może być skutecznie leczonych farmakologicznie lub psychoterapeutycznie, często z celem osiągnięcia remisji lub wyleczenia.Co definiuje zaburzenie neurorozwojowe?
Zaburzenia neurorozwojowe to grupa stanów, które rozpoczynają się w okresie rozwojowym, zazwyczaj przed wejściem do szkoły, i charakteryzują się deficytami w rozwoju, które prowadzą do upośledzenia funkcjonowania osobistego, społecznego, akademickiego lub zawodowego. W przeciwieństwie do wielu chorób psychicznych, które mogą pojawić się nagle w dorosłości, zaburzenia neurorozwojowe są obecne od wczesnych lat życia, choć ich objawy mogą ewoluować i zmieniać swoją manifestację. Przykłady to ADHD, zaburzenia ze spektrum autyzmu, niepełnosprawność intelektualna czy specyficzne trudności w uczeniu się. Ich podłoże jest silnie związane z rozwojem i funkcjonowaniem mózgu.Dlaczego precyzyjne nazewnictwo ma znaczenie dla osób z diagnozą?
Dla osób z diagnozą ADHD, precyzyjne nazewnictwo jest niezwykle ważne. Kiedy mówimy o "zaburzeniu neurorozwojowym", zamiast o "chorobie psychicznej", zmieniamy perspektywę. Pomaga to zmniejszyć poczucie winy i wstydu, które często towarzyszą diagnozie, zwłaszcza u dorosłych, którzy przez lata mogli obwiniać się za swoje trudności. Zrozumienie, że ADHD ma podłoże neurobiologiczne i jest stanem, z którym się żyje, a nie czymś, co można "wyleczyć" siłą woli, otwiera drogę do akceptacji, poszukiwania odpowiednich strategii radzenia sobie i budowania wspierającego środowiska. To także klucz do lepszego zrozumienia siebie i swoich potrzeb.
Nazwanie ADHD "chorobą psychiczną" może nasilać stygmatyzację, dlatego tak ważne jest używanie precyzyjnej terminologii ("zaburzenie neurorozwojowe").
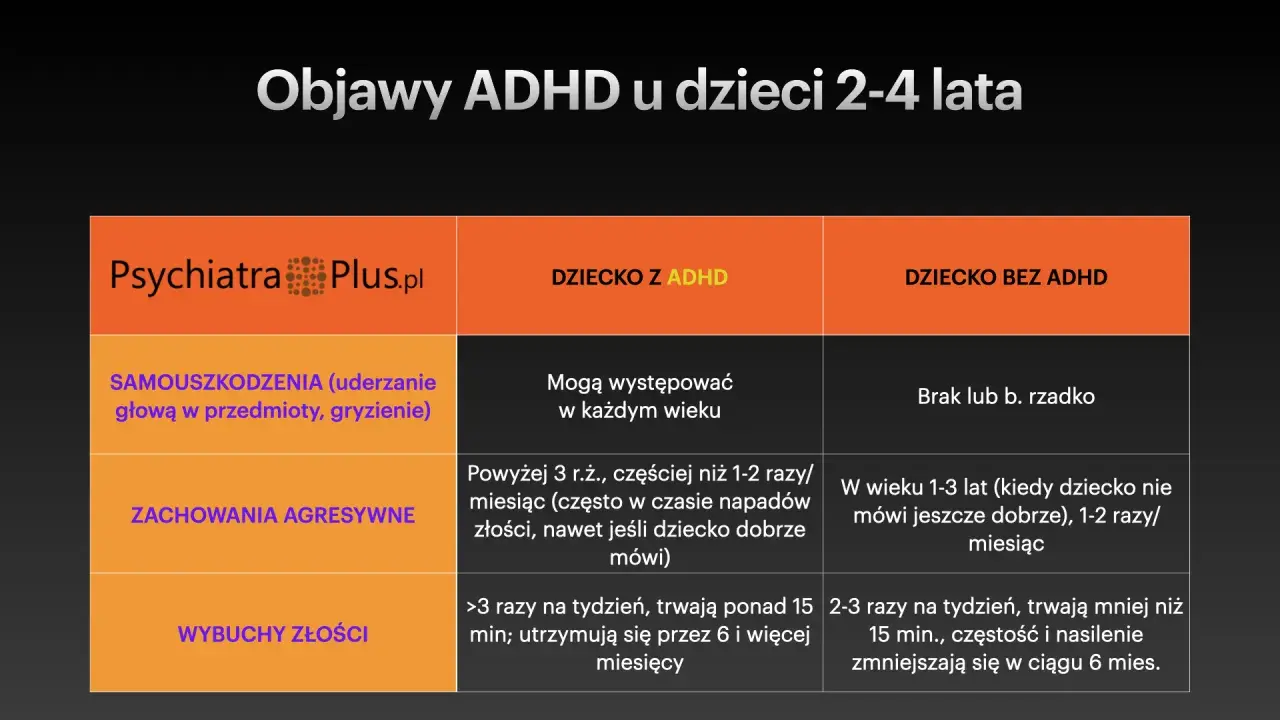
Objawy, które często mylimy: jak rozpoznać ADHD?
Trzy filary ADHD: nieuwaga, nadaktywność i impulsywność
ADHD charakteryzuje się trzema głównymi grupami objawów, które mogą występować w różnym nasileniu i konfiguracji:
- Nieuwaga (deficyty uwagi): Trudności z utrzymaniem uwagi na zadaniach lub podczas zabawy, łatwe rozpraszanie się, problemy z podążaniem za instrukcjami, zapominanie o codziennych czynnościach, gubienie rzeczy, unikanie zadań wymagających długotrwałego wysiłku umysłowego.
- Nadaktywność: Częste wiercenie się, niemożność usiedzenia w miejscu, bieganie lub wspinanie się w nieodpowiednich sytuacjach, nadmierna gadatliwość, trudności z cichą zabawą.
- Impulsywność: Wyrywanie się z odpowiedzią zanim pytanie zostanie dokończone, trudności z czekaniem na swoją kolej, przerywanie innym, podejmowanie ryzykownych działań bez zastanowienia.
Jak ADHD wygląda u dzieci, a jak "chowa się" u dorosłych?
Objawy ADHD mogą znacząco różnić się w zależności od wieku. U dzieci nadruchliwość i impulsywność są często bardzo widoczne, co prowadzi do problemów w szkole i trudności w relacjach z rówieśnikami. Dorośli z ADHD często nauczyli się maskować te objawy lub wykształcili strategie radzenia sobie. U dorosłych nadruchliwość może przejawiać się jako wewnętrzny niepokój, niemożność zrelaksowania się, ciągłe poczucie "gonitwy myśli". Dominują za to problemy z funkcjami wykonawczymi, takimi jak: planowanie, organizacja, zarządzanie czasem, prokrastynacja i regulacja emocji. Dorośli z ADHD mogą mieć trudności z dotrzymywaniem terminów, utrzymaniem porządku, zapominaniem o ważnych sprawach, a także z intensywnymi i nagłymi zmianami nastroju. To sprawia, że diagnoza u dorosłych bywa często trudniejsza i wymaga dogłębnego wywiadu.
Diagnoza i życie z ADHD w Polsce: co dalej?
Jak wygląda ścieżka diagnostyczna dla dorosłych w Polsce?
Diagnoza ADHD u dorosłych w Polsce to proces złożony, wymagający współpracy specjalistów. Oto jak zazwyczaj wygląda:
- Pierwsza wizyta u psychiatry: Zazwyczaj to psychiatra jest pierwszym punktem kontaktu. Przeprowadza wstępny wywiad, ocenia objawy i wyklucza inne możliwe przyczyny trudności.
- Szczegółowy wywiad kliniczny: Psychiatra lub psycholog przeprowadza dogłębny wywiad dotyczący objawów ADHD w dzieciństwie (często na podstawie wspomnień pacjenta, starych świadectw szkolnych, opinii nauczycieli) oraz ich manifestacji w życiu dorosłym.
- Wywiad z bliskimi: Bardzo często kluczowe jest zebranie informacji od osób bliskich pacjentowi (rodziców, rodzeństwa, partnera), które mogą potwierdzić obecność objawów w dzieciństwie i dorosłości.
- Standaryzowane kwestionariusze i testy: Wykorzystuje się narzędzia diagnostyczne, takie jak kwestionariusz DIVA 5.0 (Diagnostic Interview for ADHD in Adults), który pomaga usystematyzować zebrane informacje i ocenić kryteria diagnostyczne. Mogą być również używane inne testy psychologiczne.
- Różnicowanie: Specjalista różnicuje ADHD z innymi zaburzeniami, które mogą mieć podobne objawy (np. zaburzenia lękowe, depresja, zaburzenia osobowości).
- Postawienie diagnozy: Po zebraniu wszystkich niezbędnych informacji i spełnieniu kryteriów diagnostycznych, psychiatra stawia oficjalną diagnozę ADHD.
Od psychoedukacji po farmakoterapię: dostępne formy wsparcia
W Polsce dostępne są różnorodne formy wsparcia dla osób z ADHD, które pomagają w zarządzaniu objawami i poprawie jakości życia:
- Farmakoterapia: Leki stymulujące (np. metylofenidat) oraz niestymulujące (np. atomoksetyna) są najskuteczniejszymi metodami leczenia objawów rdzennych ADHD. Leki te działają na neuroprzekaźniki w mózgu, poprawiając koncentrację, zmniejszając impulsywność i nadaktywność. Leki stymulujące są w Polsce refundowane, ale wymagają recepty od psychiatry.
- Psychoedukacja: Zrozumienie natury ADHD, jego wpływu na funkcjonowanie i poznanie strategii radzenia sobie jest kluczowe. Psychoedukacja może odbywać się indywidualnie lub w grupach.
- Terapia poznawczo-behawioralna (CBT): Pomaga w rozwijaniu umiejętności organizacji, planowania, zarządzania czasem, a także w radzeniu sobie z trudnościami emocjonalnymi i negatywnymi wzorcami myślenia.
- Coaching ADHD: Skupia się na praktycznych strategiach i narzędziach, które pomagają osobom z ADHD osiągać cele, poprawiać produktywność i radzić sobie z codziennymi wyzwaniami.
- Treningi umiejętności: Mogą obejmować treningi umiejętności społecznych, zarządzania gniewem czy technik relaksacyjnych.
- Wsparcie grupowe: Grupy wsparcia dla osób z ADHD pozwalają na wymianę doświadczeń i poczucie przynależności.
Warto pamiętać, że dostępność specjalistów i terapii może być zróżnicowana regionalnie, a czas oczekiwania na diagnozę i leczenie bywa długi.
Codzienne wyzwania i strategie: jak funkcjonować z ADHD?
Życie z ADHD to codzienne mierzenie się z wyzwaniami, takimi jak trudności z organizacją, prokrastynacja, problemy z zarządzaniem czasem czy impulsywne decyzje. Jednak z odpowiednimi strategiami można znacząco poprawić swoje funkcjonowanie. W mojej praktyce często polecam:
- Struktura i rutyna: Tworzenie stałych harmonogramów i rutyn, które pomagają w przewidywalności i organizacji dnia.
- Narzędzia wspomagające: Korzystanie z kalendarzy, planerów, aplikacji do zarządzania zadaniami, przypomnień w telefonie.
- Metoda małych kroków: Dzielenie dużych zadań na mniejsze, łatwiejsze do wykonania etapy, aby uniknąć przytłoczenia.
- Minimalizacja rozpraszaczy: Tworzenie środowiska pracy lub nauki wolnego od zbędnych bodźców.
- Aktywność fizyczna: Regularne ćwiczenia fizyczne mogą pomóc w regulacji nastroju, redukcji nadaktywności i poprawie koncentracji.
- Uważność (mindfulness): Praktyki uważności mogą wspierać regulację emocji i poprawę koncentracji.
- Wsparcie społeczne: Otoczenie się ludźmi, którzy rozumieją i wspierają, jest nieocenione.
Pamiętaj, że kluczem jest indywidualne dopasowanie strategii i nieustanne poszukiwanie tego, co działa najlepiej dla Ciebie.
Obalamy mity: co musisz przestać myśleć o ADHD?
Mit 1: "To tylko wymówka dla lenistwa"
To jeden z najbardziej krzywdzących mitów. Osoby z ADHD często są postrzegane jako leniwe, niezorganizowane czy niezdyscyplinowane, podczas gdy w rzeczywistości mierzą się z realnymi trudnościami neurobiologicznymi. Ich mózgi działają inaczej, co utrudnia im inicjowanie zadań, utrzymywanie uwagi czy regulację emocji. To nie jest kwestia braku chęci, ale trudności w funkcjonowaniu wykonawczym. Wiele osób z ADHD wkłada ogromny wysiłek, by sprostać codziennym obowiązkom, a ich "lenistwo" jest często objawem przeciążenia lub paraliżu decyzyjnego.
Mit 2: "Z ADHD się wyrasta"
Choć objawy ADHD mogą ewoluować i zmieniać swoją manifestację z wiekiem, ADHD jest stanem przewlekłym, z którym się żyje. Wielu dorosłych, którzy w dzieciństwie mieli diagnozę, nadal doświadcza objawów, choć mogą one być mniej widoczne (np. wewnętrzny niepokój zamiast biegania po klasie). Niektórzy uczą się skutecznych strategii radzenia sobie, co może sprawiać wrażenie, że "wyrośli" z ADHD, ale podstawowe różnice w funkcjonowaniu mózgu pozostają. Ignorowanie ADHD u dorosłych prowadzi do wielu niepotrzebnych trudności i cierpienia.
Mit 3: "Wszyscy mamy trochę ADHD"
Każdy z nas od czasu do czasu ma problemy z koncentracją, zapomina o czymś czy jest impulsywny. Jednak to nie oznacza, że "wszyscy mamy trochę ADHD". Kliniczna diagnoza ADHD wymaga spełnienia ścisłych kryteriów, które obejmują obecność objawów od wczesnego dzieciństwa, ich utrzymywanie się przez długi czas oraz istotne upośledzenie funkcjonowania w co najmniej dwóch sferach życia (np. w pracy i w domu). Sporadyczne trudności z koncentracją to coś zupełnie innego niż przewlekły stan, który znacząco wpływa na jakość życia i zdolność do funkcjonowania.
Przeczytaj również: Zaburzenia depresyjno-lękowe: Czy to choroba psychiczna? Zrozum i działaj
Zrozumienie zamiast oceny
Kluczowe wnioski: Dlaczego ADHD to nie choroba psychiczna, a stan neurorozwojowy
Podsumowując, mam nadzieję, że udało mi się jasno przedstawić, że ADHD nie jest chorobą psychiczną, ale zaburzeniem neurorozwojowym. To kluczowa różnica, która podkreśla jego neurobiologiczne podłoże, początek w okresie rozwojowym i przewlekły charakter. Zrozumienie tej klasyfikacji jest fundamentalne dla de-stygmatyzacji, akceptacji i efektywnego wsparcia osób z ADHD. To nie jest wina charakteru czy lenistwa, ale odmienny sposób funkcjonowania mózgu, który wymaga zrozumienia i odpowiednich strategii.
Jak wspierać osoby z ADHD w swoim otoczeniu?
Wspieranie osób z ADHD w codziennym życiu to proces, który wymaga empatii, cierpliwości i otwartości. Oto kilka praktycznych wskazówek:
- Edukuj się: Dowiedz się jak najwięcej o ADHD, jego objawach i wpływie na funkcjonowanie. Im więcej wiesz, tym lepiej zrozumiesz.
- Unikaj osądów: Pamiętaj, że trudności osoby z ADHD nie wynikają ze złej woli. Unikaj komentarzy typu "po prostu się skup" czy "weź się w garść".
- Bądź cierpliwy: Osoby z ADHD mogą potrzebować więcej czasu na wykonanie zadań, często zapominają lub przerywają. Ćwicz cierpliwość.
- Pomagaj w strukturze: Oferuj pomoc w tworzeniu harmonogramów, przypomnień czy organizacji, jeśli jest to potrzebne i akceptowane.
- Komunikuj się jasno: Mów prosto, konkretnie i upewnij się, że Twoja wiadomość została zrozumiana. Unikaj długich, skomplikowanych instrukcji.
- Doceniaj wysiłek: Zauważaj i doceniaj wysiłek, jaki osoba z ADHD wkłada w codzienne funkcjonowanie, nawet jeśli efekty nie zawsze są idealne.
- Promuj akceptację: Pomóż osobie z ADHD zaakceptować swój stan i szukać wsparcia, zamiast ukrywać swoje trudności.